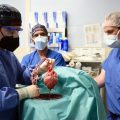
Ангиопластика — это медицинская процедура, которая используется для расширения или восстановления просвета кровеносных сосудов. Эта процедура часто применяется для лечения заболеваний сердца, таких как коронарная артериальная болезнь, а также других заболеваний, связанных с сужением артерий и нарушением кровотока.
Во время ангиопластики катетер с надуваемым баллоном вводится в проблемный сосуд через маленький надрез на коже. Когда катетер достигает места сужения или блокады, баллон раздувается, что позволяет расширить просвет сосуда и восстановить нормальный кровоток.
Часто ангиопластика комбинируется с внедрением стентов — маленьких трубчатых устройств, которые размещаются внутри сосуда после расширения его просвета. Стенты помогают поддерживать сосуд в открытом состоянии и предотвращать возможное повторное сужение.
Ангиопластика имеет ряд преимуществ перед хирургическим вмешательством, такими как меньший риск осложнений, более быстрое восстановление и меньшее количество постинтервенционных ограничений.
Ангиопластика: основные принципы и методы
Ангиопластика – это специальная медицинская процедура по восстановлению нормального кровообращения в суженных или заблокированных сосудах. Она проводится с целью предотвращения сердечно-сосудистых заболеваний и улучшения качества жизни пациента.
Принцип ангиопластики заключается в расширении узкого участка сосуда или удалении его заболевшей оболочки, чтобы восстановить нормальный поток крови. Это осуществляется с помощью специальных инструментов и технологий.
Существует несколько методов ангиопластики:
- Баллонная ангиопластика. В этом методе катетер с баллоном вводится в суженный сосуд, затем баллон раздувается, чтобы расширить сосуд. Это позволяет устранить сужение и восстановить нормальное кровообращение.
- Стентирование. При этом методе специальная трубка (стент) вставляется в суженный сосуд, он раздувается и оставляется на месте, чтобы поддерживать нормальный диаметр сосуда. Стент обеспечивает долгосрочную поддержку сосуда и предотвращает его повторное сужение.
- Лазерная ангиопластика. В этом методе лазерное излучение используется для расширения суженного сосуда или удаления его болезненной оболочки. Лазерная ангиопластика обеспечивает точное и эффективное вмешательство в сосудистую систему.
- Ротабляционная ангиопластика. В этом методе в сосуд вводится специальное устройство, которое вращается и удаляет заболевшую оболочку сосуда. Таким образом, восстанавливается нормальный поток крови.
Ангиопластика является эффективным и безопасным методом лечения сосудистых заболеваний. Она позволяет избежать хирургического вмешательства и длительной реабилитации, что сокращает риск осложнений и улучшает прогноз заболевания.
| Преимущества ангиопластики | Недостатки ангиопластики |
|---|---|
|
|
Ангиопластика является инновационной и широко применяемой процедурой в кардиологии, которая позволяет восстановить нормальное кровообращение и улучшить качество жизни пациента.
Что такое ангиопластика?
Ангиопластика — это инвазивная процедура, которая используется для восстановления нормального кровотока в артериях или венах, заблокированных или суженных из-за атеросклероза или других причин.
Во время ангиопластики первым шагом является введение гибкой тонкой трубки, называемой катетером, через артерию в ноге или руке, затем она перемещается до места блокировки или сужения. Затем в место препятствия вводится маленький надутый шарик, который раздувается, чтобы расширить суженное место и улучшить кровоток. Этот шарик затем сдувается и удаляется, и катетер удаляется из сосуда.
Ангиопластика может использоваться для лечения различных состояний, таких как атеросклероз, окклюзии, стенозы и частичные или полные блокировки сосудов. Эта процедура также может быть использована для предотвращения инфаркта миокарда или других сердечно-сосудистых заболеваний.
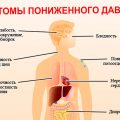
После ангиопластики пациентам может быть назначено принимать противосвертывающие препараты или антикоагулянты, чтобы предотвратить образование сгустков и сужение сосудов. Также может быть рекомендовано следить за повышенным давлением, курением и другими факторами риска для сердечно-сосудистых заболеваний.
| Преимущества ангиопластики: | Недостатки ангиопластики: |
|---|---|
|
|
Ангиопластика является одной из наиболее распространенных процедур для восстановления нормального кровотока в сосудах. Она может быть очень эффективной в улучшении состояния пациентов и предотвращении дальнейшего развития сердечно-сосудистых заболеваний.
Определение и суть процедуры
Ангиопластика – это минимально инвазивная хирургическая процедура, предназначенная для восстановления нормального кровообращения в суженных артериях. Она широко используется для лечения различных заболеваний, таких как атеросклероз, ишемическая болезнь сердца и периферическое артериальное заболевание.
Суть ангиопластики заключается в расширении суженного участка артерии с помощью специального катетера, на конце которого находится небольшой баллон. Врач вводит катетер через небольшой надрез в коже и направляет его в нужную артерию при помощи рентгеновского контроля. Когда катетер достигает суженного участка артерии, баллон надувается, что приводит к его расширению. Затем баллон сдувается и катетер удаляется.
После ангиопластики возможно применение стентов – специальных металлических сеток, которые помогают поддерживать расширение артерии и предотвращают повторное сужение. Стенты обычно остаются внутри артерии навсегда, становясь постоянной опорой для обеспечения нормального кровотока.
Ангиопластика проводится под местным наркозом или седативными препаратами и обычно не требует больничного пребывания. Она является более безопасной и менее инвазивной альтернативой открытой хирургической процедуре.
Когда необходимо проводить ангиопластику?
Ангиопластика является эффективным методом лечения различных заболеваний сосудов. Она проводится в случаях, когда консервативные методы лечения оказываются неэффективными или недостаточно эффективными. Вот некоторые случаи, когда ангиопластика может быть рекомендована:
- Загруженные атеросклеротические бляшки: ангиопластика может быть проведена для расширения суженных артерий, вызванных этими бляшками. Это может помочь восстановить нормальный кровоток и предотвратить сердечные приступы и инсульты.
- Периферическая артериальная болезнь: ангиопластика может быть проведена для открытия суженных артерий в ногах или руках, которые могут вызывать болезненность, хронические язвы или отеки. Это может помочь улучшить кровообращение в конечностях.
- Стеноз артерий почек: ангиопластика может быть проведена для расширения суженной артерии, которая поставляет кровь в почки. Это может помочь восстановить нормальную функцию почек.
- Сосудистые дефекты: ангиопластика может быть проведена для закрытия или восстановления аномальных соединений между артериями и венами.
Ангиопластика является безопасным и эффективным процедурой, которая может иметь огромное значение для пациентов с проблемами сосудов. Однако решение о необходимости проведения ангиопластики должно быть принято врачом на основе диагностики и оценки всех рисков и преимуществ данной процедуры для каждого конкретного пациента.
Основные преимущества ангиопластики
Ангиопластика — это минимально инвазивная процедура, которая используется для восстановления нормального кровотока в нарушенных артериях. Она может иметь ряд преимуществ по сравнению с другими методами лечения, такими как хирургический вмешательство или медикаментозная терапия.
1. Минимально инвазивная
Одним из главных преимуществ ангиопластики является ее минимально инвазивный характер. Вместо открытой хирургической операции она проводится через маленькое разрез в коже, что позволяет сократить время восстановления и реабилитации пациента.
2. Меньше рисков и осложнений
Поскольку ангиопластика не требует больших разрезов и общего наркоза, риск инфекции, кровопотери и других осложнений сводится к минимуму. Более того, данная процедура не требует длительного пребывания в больнице, что уменьшает риск развития госпитальных инфекций.
3. Быстрое восстановление
После проведения ангиопластики большинство пациентов могут вернуться к своим повседневным делам уже через несколько дней. Отсутствие больших разрезов и ускоренное заживление после процедуры позволяют пациентам быстрее восстановиться и вернуться к полноценной жизни.
4. Эффективность
Ангиопластика давно зарекомендовала себя как эффективный метод лечения артериальных заболеваний. Она позволяет восстановить кровоток в нарушенных артериях и предотвратить развитие серьезных осложнений, таких как инфаркт или инсульт. Более того, ангиопластика обладает высоким процентом успешности и длительной продолжительностью эффекта.
В итоге, ангиопластика является достаточно безопасной и эффективной процедурой для восстановления кровотока в артериях. Она имеет целый ряд преимуществ по сравнению с другими методами лечения, и поэтому выбор медицинской тактики в каждом отдельном случае должен производиться врачом.
Как проходит процедура ангиопластики?
Ангиопластика – это медицинская процедура, которая используется для восстановления нормального кровотока в суженных или заблокированных артериях. Она может быть проведена в разных частях тела, включая сердце, мозг, ноги и другие органы, в зависимости от места возникновения проблемы.
Процедура ангиопластики обычно проводится в операционной или катетерной лаборатории при помощи местной анестезии. Во время процедуры используются специальные инструменты, включая катетеры и гидродинамические баллоны, чтобы расширить суженное место в артерии.
Вот как проходит процедура ангиопластики:
- Пациенту предлагается принять положение на спине на столе для процедуры.
- Врач стерилизует место, где будет вводить катетер, обычно это паховая область.
- После анестезии, врач делает маленький надрез, чтобы вставить катетер в артерию.
- Катетер продвигается через артерию до узкого или заблокированного участка.
- Затем врач вводит гидродинамический баллон в катетер и раздувает его, чтобы расширить артерию.
- После этого, баллон высвобождается и удаляется из артерии.
- Если необходимо, врач может установить стент в расширенную артерию, чтобы поддерживать нормальный кровоток.
- Катетер вынимается, и поврежденная артерия закрывается.
В результате ангиопластики кровоток в артерии восстанавливается, что приводит к устранению симптомов, связанных с сужением или блокировкой артерии. Процедура ангиопластики обычно занимает около часа, но время может варьироваться в зависимости от сложности случая.
Подготовка к процедуре
Перед проведением ангиопластики необходимо выполнить следующие шаги:
- Обсуждение с врачом. Перед назначением ангиопластики врач проведет подробную консультацию со значительной информацией о пациенте, истории заболевания, а также возможных осложнениях и пользах от процедуры.
- Подготовка к анализам. Перед процедурой врач может назначить ряд лабораторных анализов, таких как анализы крови, мочи, электрокардиограмма и другие.
- Прекращение приема лекарств. Для предотвращения возможных осложнений врач может попросить вас прекратить принимать некоторые лекарства, особенно антикоагулянты, которые могут увеличить риск кровотечения во время процедуры.
- Быстрая процедура перед ангиопластикой. Прежде чем начать ангиопластику, вам может быть предложено надеть больничную одежду и снять все металлические предметы, такие как украшения, чтобы избежать их влияния на медицинские инструменты и оборудование.
- Анестезия. Большинство ангиопластических процедур проводятся под местной анестезией с использованием лекарств для обезболивания. В некоторых случаях могут использоваться и другие типы анестезии, поэтому обязательно обсудите это с врачом заранее.
Важно следовать рекомендациям врача и подготовиться к процедуре, чтобы минимизировать риски и обеспечить успешное проведение ангиопластики.
Этапы ангиопластики
Ангиопластика — это медицинская процедура, направленная на восстановление нормального кровотока в артериях, суженных или заблокированных атеросклеротическими отложениями. Процедура ангиопластики состоит из нескольких этапов:
- Диагностика и подготовка — перед проведением ангиопластики пациенту необходимо пройти ряд обследований, среди которых могут быть УЗИ, КТ, МРТ и ангиография. Данные исследования позволяют определить место и степень сужения артерий, а также выбрать оптимальную стратегию лечения.
- Введение анестезии — перед началом процедуры пациенту может быть предложено введение местного или общего наркоза, в зависимости от сложности и длительности процедуры. Анестезиолог контролирует состояние пациента во время всего вмешательства.
- Доступ к пораженной артерии — врач делает небольшой разрез в области, где расположена пораженная артерия. Точное место разреза зависит от характера заболевания и выбранного метода лечения. Чаще всего разрез делается в области паховой области или на передней поверхности кисти.
- Прохождение катетера — через разрез врач вводит гибкий тонкий катетер в артерию и продвигает его до места сужения или заболевания. С помощью рентгеновского контроля врач определяет точное место и протяженность поражения.
- Расширение суженного участка артерии — после достижения пораженного участка артерии катетером, врач выполняет ангиопластику. Существует несколько способов расширения суженного участка артерии, включая применение баллонной ангиопластики, внутрикоронарного наращивания или установки стента.
- Контроль и закрытие — после завершения ангиопластики, врач проверяет кровоток в артерии, чтобы убедиться в эффективности процедуры. При необходимости дополнительные манипуляции могут быть проведены. После этого разрез закрывается швами или с помощью специальных клейких полосок.
После проведения ангиопластики пациенту могут назначить рекомендации по дальнейшему лечению и реабилитации, включая прием лекарств, изменение образа жизни и проведение регулярной физической активности.
Вопрос-ответ:
Что такое ангиопластика?
Ангиопластика — это хирургическая процедура, направленная на расширение и восстановление просвета кровеносных сосудов, которые стали узкими или заблокированы. Во время ангиопластики врач вводит гибкую трубку (катетер) в кровеносный сосуд и расширяет его с помощью специального устройства — баллона. Это позволяет улучшить кровоток и предотвратить возникновение серьезных осложнений, связанных с недостаточным поступлением крови в определенные органы или ткани.
Какие показания для проведения ангиопластики?
Ангиопластика может быть рекомендована для пациентов с различными проблемами кровообращения, такими как сужение артерий, заболевания сердца, сосудов, почек или ног. Некоторые распространенные показания для ангиопластики включают стеноз (сужение) коронарных артерий (коронарные ангиопластика), сужение нижней конечности (тромбангиопластика), сужение почечной артерии (почечная ангиопластика) и другие.
Как проходит процедура ангиопластики?
Процедура ангиопластики может проводиться под местной или общей анестезией, в зависимости от сложности и места вмешательства. Врач делает небольшой разрез или вводит катетер через прокол в сосуд для доступа к проблемному участку. Затем врач проникает в кровеносный сосуд и устанавливает баллон на место сужения или блокировки. Баллон раздувается, что позволяет расширить проблемную область и восстановить нормальный кровоток. В некоторых случаях может потребоваться установка стента (металлической сетки), чтобы поддержать просвет сосуда после ангиопластики.
Каковы возможные риски и осложнения ангиопластики?
Ангиопластика обычно считается относительно безопасной процедурой, но, как и любое хирургическое вмешательство, она сопряжена с определенными рисками. Возможные осложнения ангиопластики включают кровотечение из проблемного сосуда, повреждение артерии или сосудистой стенки, возникновение тромбов или купирование грыжи, реакцию на контрастное вещество, инфекцию и др. Однако под руководством опытного врача риски сводятся к минимуму, и большинство пациентов успешно проходят процедуру без серьезных осложнений.