Врожденный порок сердца является одной из самых распространенных врожденных аномалий, которая может проявиться уже с самого рождения. Это серьезное заболевание, которое требует своевременной диагностики и лечения. В случае, если порок сердца не обнаружен и не корректируется вовремя, у ребенка могут возникнуть серьезные осложнения и даже наступить летальный исход.
Причины врожденного порока сердца могут быть разными. Один из факторов, способствующих его развитию, является наследственность. Если один из родителей имеет порок сердца, то вероятность его появления у потомков значительно возрастает. Также порок сердца может возникнуть вследствие воздействия негативных факторов на организм ребенка во время беременности. Это может быть алкоголь, некоторые лекарственные препараты, инфекции, преждевременные роды и другие факторы.
Основными симптомами врожденного порока сердца у детей являются одышка, быстрая утомляемость, недостаточное набирание веса, нарушение ритма сердца и бледность кожи. В некоторых случаях порок сердца может проявиться сразу после рождения, в других – стать заметным только во время активного роста и развития ребенка.
Существуют разные виды врожденного порока сердца. Некоторые из них относительно легкие и могут быть скорректированы консервативными методами лечения, в то время как другие требуют хирургической коррекции. К наиболее распространенным видам пороков сердца у детей относятся межжелудочковая перегородка, урежение аорты, атрезия легочной артерии и дефект межпредсердной перегородки.
Последствия врожденного порока сердца могут быть серьезными и длительными. Для некоторых детей это означает ограничение физической активности и постоянное наблюдение со стороны врачей. Для других может понадобиться многократная операция для коррекции порока сердца. В некоторых случаях порок сердца может быть смертельным, особенно если он не обнаружен и не лечится вовремя.
Врожденный порок сердца у детей
Врожденный порок сердца (ВПС) — это аномалия структуры сердца или сосудов, которая возникает у ребенка во время развития эмбриона. Это одно из наиболее распространенных заболеваний у детей, и оно может иметь различные причины, симптомы и виды.
Причины врожденного порока сердца:
- Генетические факторы — некоторые пороки сердца могут быть унаследованы от родителей.
- Воздействие окружающей среды — некоторые пороки сердца могут быть вызваны воздействием вредных веществ или лекарств во время беременности.
- Инфекционные заболевания — некоторые инфекции, такие как краснуха, могут повлиять на развитие сердца эмбриона.
Симптомы врожденного порока сердца:
- Синюшность кожи, губ или ногтей (цианоз) — это связано с недостаточной оксигенацией крови.
- Затрудненное дыхание и быстрая утомляемость.
- Недостаточный прирост в весе и росте.
- Покашливание или задыхание при кормлении.
Виды врожденного порока сердца:
| Название | Описание |
|---|---|
| Открытое овальное окно | Наличие отверстия между предсердиями. |
| Патентованный артериальный проток | Неполное закрытие артериального протока после рождения. |
| Тетрада Фалло | Комплекс пороков сердца, включающий аортальный стеноз, дефект желудочка, смещение аортального клапана и гипертрофию правого желудочка. |
Врожденный порок сердца может привести к различным последствиям, включая сердечную недостаточность, аритмию, инфекционные осложнения и даже преждевременную смерть. Ранняя диагностика и лечение этих пороков сердца является важной задачей для сохранения здоровья и жизни детей.
Причины
-
Генетические нарушения: Врожденный порок сердца у детей может быть вызван генетическими мутациями или наследственностью от родителей. Некоторые пороки сердца могут быть связаны с конкретными генами или хромосомными аномалиями.
-
Воздействие факторов окружающей среды: Некоторые врожденные пороки сердца могут быть вызваны воздействием неблагоприятных факторов во время беременности. Например, курение, алкогольные напитки, наркотики, некоторые лекарственные препараты и инфекции могут повлиять на формирование сердца ребенка и привести к порокам.
-
Недостаток фолиевой кислоты: Недостаток фолиевой кислоты у беременной женщины может увеличить риск развития врожденных пороков сердца у ребенка.
-
Мать страдает от хронических заболеваний: У беременных женщин, страдающих от хронических заболеваний, таких как диабет или системные заболевания соединительной ткани, также может быть повышен риск развития врожденных пороков сердца у ребенка.
Генетические изменения
Врожденный порок сердца часто связан с генетическими изменениями, которые происходят во время развития эмбриона. Гены отвечают за формирование и функционирование сердца, и если происходят мутации или дисбаланс в генетической информации, это может привести к появлению порока сердца у рожденного ребенка.
Пороки сердца могут быть унаследованы от одного или обоих родителей или возникнуть вследствие случайных мутаций. Некоторые врожденные пороки сердца могут быть переданы по наследству с определенной вероятностью, особенно если родители также имеют порок сердца. Генетические изменения могут затрагивать различные функции сердца, такие как структура клапанов, стенки сердца или сосуды.
Некоторые генетические синдромы также могут быть связаны с врожденными пороками сердца. Например, синдром Дауна и синдром Марфана часто сопровождаются пороками сердца у детей. Эти синдромы вызывают генетические изменения, которые влияют на развитие сердечной ткани и структуры.
Генетические изменения могут быть выявлены с помощью генетического тестирования, которое может показать наличие мутаций или дисбаланса генетической информации. Такое тестирование может быть полезным для родителей, чтобы определить вероятность риска развития порока сердца у будущих детей.
Понимание генетических изменений, связанных с врожденными пороками сердца, может помочь в разработке новых методов диагностики и лечения. Как правило, лечение врожденного порока сердца включает хирургическое вмешательство или применение лекарственных препаратов для коррекции положения сердечных структур. Однако улучшение понимания генетических механизмов может помочь в разработке более персонализированных и эффективных методов лечения.
Медикаментозные воздействия
Медикаментозные методы лечения врожденных пороков сердца у детей направлены на устранение или облегчение симптомов, улучшение качества жизни и предотвращение возможных осложнений. В некоторых случаях медикаментозная терапия может быть основным методом лечения, однако в большинстве случаев она дополняет хирургическое вмешательство или используется в период ожидания проведения операции.
Для каждого конкретного порока сердца врачи назначают соответствующие лекарственные препараты, опираясь на тип порока, его тяжесть и индивидуальные особенности пациента. Вот некоторые из самых распространенных групп медикаментов, применяемых при врожденных пороках сердца у детей:
- Диуретики: препараты, способствующие выведению излишков жидкости из организма и снижению отечности. Они могут использоваться для контроля заливания легких и других проявлений сердечной недостаточности.
- Препараты, улучшающие сократимость сердца: эти лекарства направлены на укрепление сократительной функции сердечной мышцы и улучшение кровообращения. Они особенно эффективны при пороках, сопровождающихся сниженной сократимостью сердца.
- Противосвертывающие средства: препараты, предотвращающие образование тромбов в сосудах. Они активно используются у детей с пороками, предрасполагающими к возникновению тромбоэмболических осложнений, таких как атриальная фибрилляция.
- Противовоспалительные средства: препараты, которые снижают воспалительные процессы в сердечной мышце и сосудах. Они могут применяться для улучшения течения заболевания и предотвращения его прогрессирования.
- Антиаритмические средства: препараты, используемые для нормализации сердечного ритма и предотвращения аритмий. Они могут использоваться при пороках, сопровождающихся нарушениями сердечного ритма.
Все медикаментозные препараты назначаются только врачом, их дозировка и продолжительность приема строго определяются индивидуально для каждого пациента. Прием лекарств необходимо проводить под контролем врача, с соблюдением всех его рекомендаций и планов приема.
Медикаментозные воздействия являются важной составляющей комплексного лечения врожденных пороков сердца у детей. Они помогают улучшить состояние и качество жизни детей, а также предотвращают возможные осложнения. Однако, следует помнить, что только врач может принять решение о необходимости и выборе конкретного медикаментозного лечения в каждом отдельном случае.
Симптомы
Врожденный порок сердца у детей может привести к различным симптомам, которые могут быть заметны сразу после рождения или появиться в более позднем возрасте. Симптомы могут варьировать в зависимости от вида порока и его тяжести.
Некоторые общие симптомы врожденного порока сердца могут включать:
- Синюшность кожи, губ, ногтей или других областей тела (цианоз);
- Быстрая утомляемость;
- Затрудненное дыхание или общая одышка;
- Боли в груди;
- Отсутствие аппетита;
- Плохой набор веса;
- Повышенная потливость;
- Отеки;
- Частые респираторные инфекции;
- Сердцебиение без видимых причин.
В некоторых случаях симптомы врожденного порока сердца могут быть заметны сразу после рождения, такие как сильная цианоз или сердечная недостаточность. В других случаях симптомы могут развиваться постепенно в течение детского возраста.
Если у вашего ребенка есть признаки или симптомы, указывающие на возможное наличие порока сердца, важно обратиться к врачу для получения диагностики и лечения. Нередко врожденные пороки сердца могут быть обнаружены во время рутинного детского медицинского осмотра или при обследовании по другим причинам.
Регулярные осмотры у педиатра и следование рекомендациям врача могут помочь выявить и контролировать врожденный порок сердца у детей и предотвратить возможные осложнения.
Тахикардия
Тахикардия — это состояние, при котором сердце бьется быстрее обычного. Обычная частота сердечных сокращений у взрослых составляет 60-100 ударов в минуту, а у детей — 70-100 ударов в минуту. При тахикардии сердце начинает биться с частотой более 100 ударов в минуту.
Тахикардия может быть причиной или симптомом врожденных пороков сердца у детей. Она может быть вызвана нарушением нормальной работы сердца, изменением его структуры, а также другими факторами.
Симптомы тахикардии могут включать:
- Учащение сердцебиения;
- Ощущение ритмичных или неритмичных сердцебиений;
- Отдышка;
- Головокружение, ощущение слабости;
- Боли или дискомфорт в груди;
- Потливость, бледность кожи;
- Обмороки.
В зависимости от причин тахикардии, она может быть разделена на несколько видов:
- Синусовая тахикардия. В этом случае увеличение частоты сердечных сокращений вызвано активацией специальной области сердца — синусом, отвечающим за его регуляцию. Это наиболее распространенный вид тахикардии у детей и может быть вызван физической активностью, стрессом или другими физиологическими факторами.
- Пароксизмальная тахикардия. В этом случае частота сердечных сокращений внезапно увеличивается до очень высоких значений и также внезапно возвращается в норму. Это может привести к ощущению сильного сердцебиения и дискомфорта.
- Тахикардии, связанные с врожденными пороками сердца. Некоторые врожденные пороки сердца могут вызывать увеличение частоты сердечных сокращений.
Если тахикардия не лечится, она может вызвать серьезные последствия, включая повышенную нагрузку на сердце и риск развития сердечной недостаточности. Поэтому важно обращаться за медицинской помощью при появлении симптомов тахикардии.
Цианоз
Цианоз — это симптом, который характеризуется синюшностью кожи, слизистых оболочек и ногтей. Он возникает из-за недостатка оксигенации крови и является одним из основных признаков врожденных пороков сердца у детей.
Основной причиной цианоза у детей является неправильное формирование сердечных структур при развитии эмбриона. В результате этого процесса возникают аномалии, которые приводят к нарушению кровообращения и оксигенации крови в организме ребенка.
Существуют разные виды цианоза:
- Центральный цианоз — проявляется в синюшности лица, губ и языка, а также на конечностях. Он объясняется смешением кислородной и неокисленной крови.
- Периферический цианоз — характеризуется синюшностью конечностей, при этом лицо остается бледным. Он возникает из-за неправильного кровотока в периферических сосудах.
Симптомы цианоза могут включать:
- Синюшность кожи, слизистых оболочек и ногтей
- Одышку и быструю утомляемость
- Боли в груди и сердцебиение
- Отставание в физическом развитии
- Плохой аппетит и нецеленочленное питание у грудных детей
При отсутствии своевременного лечения, цианоз и врожденные пороки сердца могут привести к серьезным последствиям, таким как:
- Недостаток кислорода в организме, что может привести к задержке физического и умственного развития.
- Повышенная нагрузка на сердце, что может вызвать сердечную недостаточность.
- Повышенный риск развития инфекций и воспалительных процессов в организме.
- Осложнения при проведении хирургических вмешательств для коррекции порока сердца.
Для диагностики цианоза и врожденных пороков сердца у детей используются различные методы, включая электрокардиограмму (ЭКГ), ультразвуковое исследование сердца (УЗИ), рентгенографию и катетеризацию сердца.
В случае выявления врожденного порока сердца и цианоза, врач может рекомендовать хирургическое лечение для исправления аномалии. После операции ребенок нуждается в регулярном наблюдении и реабилитационных мероприятиях, чтобы предотвратить возможные осложнения и обеспечить его здоровье и нормальное развитие.
Задержка в физическом развитии
Задержка в физическом развитии является одним из симптомов врожденного порока сердца у детей. Это состояние характеризуется отставанием ребенка в физическом развитии от сверстников.
Причинами задержки в физическом развитии могут быть:
- Недостаточное количество кислорода и питательных веществ, поступающих к ребенку из-за неправильной работы сердца;
- Утомляемость ребенка из-за сложности кровообращения;
- Ограничение физической активности из-за рекомендаций врачей.
Симптомы задержки в физическом развитии могут включать:
- Задержку в наборе веса и росте;
- Заторможенность двигательных навыков, таких как плавание и бег;
- Избегание физической активности, поскольку она вызывает у ребенка дискомфорт или утомление.
Виды врожденных пороков сердца также могут оказывать негативное воздействие на физическое развитие ребенка. Некоторые пороки сердца могут приводить к ограничению физической активности и требовать хирургического вмешательства.
Задержка в физическом развитии может оказывать существенное влияние на качество жизни ребенка. Она может привести к проблемам с самооценкой и социальной адаптацией. Поэтому важно своевременно обращаться к врачу, чтобы получить необходимое лечение и поддержку для ребенка с врожденным пороком сердца.
Виды врожденных пороков сердца у детей
Врожденные пороки сердца представляют собой структурные аномалии, которые обнаруживаются у ребенка с самого рождения. Они могут варьировать в своей тяжести и иметь разные проявления. В зависимости от аномалии, различают следующие виды врожденных пороков сердца:
-
Недостаточность межжелудочковой перегородки. В этом случае, межжелудочковая перегородка, разделяющая две камеры сердца, имеет некоторые дефекты или отверстия, что приводит к проникновению крови из одной камеры в другую.
-
Недостаточность межпредсердной перегородки. В этом случае, межпредсердная перегородка имеет дефекты или отверстия, что позволяет крови протекать между предсердиями.
-
Сужение аортального клапана. Этот вид порока характеризуется узким отверстием в аортальном клапане, что затрудняет нормальное кровообращение и может приводить к серьезным осложнениям.
-
Сужение легочного клапана. При этом пороке, легочный клапан имеет узкую отверстие, что препятствует нормальному кровотоку и может вызывать проблемы с дыханием.
-
Коарктация аорты. В этом случае, аорта имеет суженный участок, что вызывает проблемы с кровотоком и может повлиять на работу органов.
Это только некоторые из возможных видов врожденных пороков сердца. Существует множество других аномалий, каждая из которых имеет свои особенности и требует индивидуального подхода к лечению.
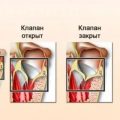
Атриовентрикулярная дефект
Атриовентрикулярная дефект (АВ-дефект) — один из самых распространенных врожденных пороков сердца у детей. Он характеризуется не полным правильным сращением между перемычкой между желудочками и предсердиями. Это приводит к нарушению кровообращения и может вызывать различные сердечные проблемы.
Причины АВ-дефекта:
- Генетическая предрасположенность;
- Воздействие некоторых лекарственных препаратов или химических веществ во время беременности;
- Инфекции, передающиеся от матери к плоду;
- Патологии развития сердца и сосудов;
- Другие факторы, включая экологические и образ жизни матери во время беременности.
Симптомы АВ-дефекта:
- Синий цвет кожи, губ и ногтей (цианоз);
- Быстрая и тяжелая носовая дыхательная недостаточность;
- Постоянное одышка и учащенное дыхание;
- Плохой прирост массы тела и задержка развития;
- Отеки, особенно вокруг глаз, на животе и ногах;
- Сердечные шумы, обнаруженные во время аускультации;
- Боли в груди, периодические обмороки и сердечные аритмии.
Виды АВ-дефекта:
Атриовентрикулярный дефект может быть классифицирован по различным параметрам, включая размер пороков и их местоположение. Основные типы АВ-дефекта:
- Дефект межпредсердной перегородки (ДМПП) — нарушение сращения перегородки между предсердиями.
- Дефект межжелудочковой перегородки (ДМЖП) — нарушение сращения перегородки между желудочками.
- Дефект Пульмонального клапана (ДПК) — нарушение сращения клапана между правым желудочком и легочной артерией.
- Дефект Трикуспидального клапана (ДТК) — нарушение сращения клапана между правым предсердием и желудочком.
Последствия АВ-дефекта:
Если АВ-дефект не лечится, он может привести к серьезным осложнениям, таким как:
- Повышенное давление в легочных артериях (легочная гипертензия);
- Появление сердечной недостаточности;
- Инфекции внутри сердца (эндокардит);
- Аритмии;
- Проблемы с ростом и развитием;
- Травма мозга из-за недостатка кислорода.
Лечение АВ-дефекта включает медикаментозную терапию, хирургическое вмешательство и регулярное наблюдение у кардиолога. Раннее выявление и лечение врожденных пороков сердца, включая АВ-дефект, имеет значительное значение для улучшения прогноза и качества жизни детей.
Вопрос-ответ:
Какие могут быть причины врожденного порока сердца у детей?
Причины врожденного порока сердца у детей могут быть разными и их точный механизм до сих пор не полностью понятен. Однако, известно, что некоторые факторы могут повышать риск возникновения порока сердца, включая генетическую предрасположенность, воздействие окружающей среды, вирусные инфекции или прием некоторых лекарств во время беременности.
Какие симптомы могут быть у детей с врожденным пороком сердца?
Симптомы врожденного порока сердца могут быть различными и зависят от конкретного вида порока. Однако, некоторые общие симптомы могут включать затрудненное дыхание, быструю утомляемость, недостаток или задержку в наборе веса, набухание ног и живота, головокружение или обмороки. Также могут наблюдаться синюшность кожи и губ. Симптомы могут проявляться сразу после рождения или могут появиться позднее.
Какие существуют виды врожденного порока сердца?
Врожденные пороки сердца могут быть разных типов и классифицируются в зависимости от аномалий, которые происходят в структуре и функционировании сердца. Некоторые из наиболее распространенных видов врожденных пороков сердца включают атриовентрикулярную дефект, аортальный стеноз, тетраду Фалло, гипоплазию левого желудочка и аортокоронарный шунт.
Какие могут быть последствия врожденного порока сердца у детей?
Последствия врожденного порока сердца могут быть разными и зависят от конкретного вида порока и его тяжести. В некоторых случаях пороки могут вызывать нарушения в кровообращении, что может приводить к серьезным проблемам со здоровьем, включая сердечно-сосудистые заболевания и задержку в развитии. В некоторых случаях может потребоваться хирургическое вмешательство для исправления порока.