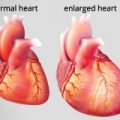
Сердечная недостаточность — это состояние, когда сердце не способно обеспечивать организм достаточным количеством кислорода и питательных веществ. Одной из самых опасных и часто встречающихся форм сердечной недостаточности является внезапная смерть.
Внезапная смерть от сердечной недостаточности происходит неожиданно и без каких-либо предварительных признаков. Пациент может чувствовать себя отлично, но внезапно умереть от остановки сердца. Это часто происходит во время физической активности или в состоянии стресса.
Причины внезапной смерти от сердечной недостаточности могут быть различными. Одной из главных причин является образ жизни человека. Неправильное питание, курение, алкоголь, недостаток физической активности — все это может привести к сердечной недостаточности и впоследствии к внезапной смерти.
Важно помнить, что заболевания сердца могут иметь генетическую предрасположенность, поэтому у людей, у которых в семье были случаи сердечных заболеваний, риск внезапной смерти от сердечной недостаточности может быть выше.
Внезапная смерть от сердечной недостаточности требует немедленной медицинской помощи. Часто единственным способом спасти жизнь пациента является проведение реанимационных мероприятий и использование дефибриллятора. Поэтому важно знать основы реанимации, чтобы в случае необходимости быстро реагировать.
Проблема внезапной смерти от сердечной недостаточности
Сердечная недостаточность — это состояние, при котором сердце не способно справиться с нагрузкой и обеспечить организм необходимым количеством кислорода и питательных веществ. Сердечная недостаточность может возникнуть как результат различных нарушений в работе сердца.
Одной из самых серьезных и опасных для жизни осложнений сердечной недостаточности является внезапная смерть. Внезапная смерть от сердечной недостаточности происходит внезапно и неожиданно, часто без каких-либо предупреждающих признаков или симптомов. Причины внезапной смерти от сердечной недостаточности могут быть различными и зависят от особенностей каждого конкретного случая.
Наиболее частой причиной внезапной смерти от сердечной недостаточности является остановка сердца. Остановка сердца может произойти под воздействием различных факторов, таких как обструкция артерий, аритмия, инфаркт миокарда и другие сердечно-сосудистые заболевания.
Кроме того, внезапная смерть от сердечной недостаточности может произойти из-за сердечной аритмии. Аритмия — это нарушение регулярности сердечных сокращений. В некоторых случаях аритмия может привести к так называемым «камерным фибрилляциям», при которых сердце начинает работать нерегулярно и неэффективно.
Одним из факторов риска внезапной смерти от сердечной недостаточности является гипертрофическая кардиомиопатия. Это наследственное заболевание, при котором стенки сердца становятся толще и сердце неспособно эффективно сокращаться.
Чтобы снизить риск внезапной смерти от сердечной недостаточности, важно обращаться к врачу при появлении любых симптомов, связанных со слабостью, одышкой, частыми пульсациями или болями в груди. Также рекомендуется вести здоровый образ жизни, включающий регулярные физические нагрузки, правильное питание и избегание вредных привычек.
| Фактор риска | Описание |
|---|---|
| Обструкция артерий | Сужение или блокирование артерий, источника кровоснабжения сердца, может вызвать остановку сердца |
| Аритмия | Нарушение ритма сердечных сокращений может привести к нерегулярной и неэффективной работе сердца |
| Гипертрофическая кардиомиопатия | Наследственное заболевание, при котором стенки сердца становятся толще и сердце неспособно эффективно сокращаться |
Внезапная смерть от сердечной недостаточности является серьезной и опасной проблемой, которая требует своевременного диагноза и лечения. Важно пройти регулярное обследование у кардиолога и следовать его рекомендациям по профилактике и лечению сердечно-сосудистых заболеваний.
Внезапная смерть: страшная реальность
Внезапная смерть от сердечной недостаточности является одной из наиболее серьезных и опасных проблем современной медицины. Это состояние может возникнуть внезапно и привести к смерти в течение нескольких минут. В большинстве случаев люди не предвидят такого исхода, поскольку они не испытывали никаких серьезных симптомов или страдали от сердечной боли.
Причины внезапной смерти от сердечной недостаточности могут быть разнообразными. Однако, наиболее распространенными факторами, которые способствуют возникновению этого состояния, являются:
- Ишемическая болезнь сердца;
- Аритмии;
- Сердечный приступ;
- Повышенное артериальное давление;
- Сахарный диабет;
- Злоупотребление алкоголем и курение.
Кроме того, внезапная смерть часто связана с наследственностью. Если у вас в семье были случаи ранней смерти от сердечного приступа или других сердечно-сосудистых заболеваний, ваш риск возникновения такого исхода значительно повышается.
Особенности внезапной смерти от сердечной недостаточности заключаются в ее неожиданности и скорости развития. В большинстве случаев люди не успевают вызвать помощь или предпринять какие-либо действия для спасения. Это делает данный вид смерти особенно опасным.
Однако, существуют методы предотвращения внезапной смерти от сердечной недостаточности. Часто они включают в себя изменения образа жизни и принятие мер для укрепления сердечно-сосудистой системы. Это включает в себя:
- Постоянное мониторирование и контроль артериального давления;
- Поддержание нормального уровня холестерина в крови;
- Регулярные физические нагрузки и умеренные тренировки;
- Здоровое питание;
- Отказ от курения и ограничение потребления алкоголя;
- Соблюдение режима сна и отдыха;
- Регулярное посещение врача для диагностики состояния сердца и сердечно-сосудистой системы.
Невозможно предсказать точно, когда именно может произойти внезапная смерть от сердечной недостаточности. Однако, понимание ее причин, особенностей и возможных методов предотвращения помогает людям стать внимательнее к своему здоровью и более ответственными в отношении своего сердца.
Что такое внезапная смерть?
Внезапная смерть — это неожиданное прекращение работы сердца, которое происходит внезапно и без предупреждения. Она может наступить в любом возрасте и без видимых предпосылок.
Основной причиной внезапной смерти является сердечная недостаточность — ситуация, когда сердце не может обеспечить организм достаточным количеством кислорода и питательных веществ. Это может произойти из-за различных причин, таких как аритмия, ишемическая болезнь сердца, нарушение клапана и другие сердечно-сосудистые заболевания.
Внезапная смерть может произойти внезапно, без предупреждения, и часто происходит в течение нескольких минут после возникновения первых симптомов. Она может быть вызвана физической активностью, эмоциональным стрессом, использованием наркотиков или других вредных веществ, а также наследственными факторами.
Для предотвращения внезапной смерти необходимо регулярно проходить медицинские обследования и следовать рекомендациям врачей. Важно вести здоровый образ жизни, отказаться от курения и употребления алкоголя, правильно питаться и заниматься физическими упражнениями.
В случае появления симптомов сердечной недостаточности, таких как одышка, слабость, быстрая утомляемость или боли в груди, необходимо немедленно обратиться к врачу. Он проведет необходимое обследование и назначит соответствующее лечение.
Страшные последствия сердечной недостаточности
Сердечная недостаточность является серьезным заболеванием, которое может иметь страшные последствия для организма. Если не обратить внимание на первые признаки и не начать своевременное лечение, сердечная недостаточность может привести к опасным и даже фатальным последствиям.
1. Отеки
Сердечная недостаточность часто сопровождается образованием отеков в нижних конечностях, а иногда и в других частях тела. Отеки могут достичь такого уровня, когда они начинают затрагивать функции обычных ежедневных действий, например, ходьбу. Кроме того, отеки внутри легких могут вызвать затруднения в дыхании и привести к кислородному голоданию.
2. Сердечный приступ
Сердечная недостаточность увеличивает риск развития сердечного приступа. Постепенные нарушения работы сердца, вызванные недостаточностью, могут привести к образованию тромбов, что может привести к блокировке сосудов и приступу сердечной боли. Если сердечный приступ не обслуживается немедленно, он может привести к смерти.
3. Развитие аритмий
Сердечная недостаточность может вызывать нарушения ритма сердца, что может привести к развитию аритмий. Неправильные ритмы сердца могут привести к сердечным остановкам, которые требуют немедленной медицинской помощи и возможно, реанимационных мероприятий.
4. Ухудшение качества жизни
Сердечная недостаточность может значительно ухудшить качество жизни пациента. Как результат, простые ежедневные действия могут стать невозможными из-за затруднения дыхания, слабости и отеков. Пациенты могут испытывать хроническую усталость и депрессию, так как их организм постоянно борется с недостатком кислорода и перегрузкой сердца.
5. Смерть
В конечном итоге, если сердечная недостаточность не лечится и не контролируется, она может привести к смерти. Длительная недостаточность функций сердца позволяет развитию опасных последствий, которые в конечном итоге могут привести к смерти пациента.
Поэтому, при первых признаках сердечной недостаточности необходимо обратиться к квалифицированному врачу, чтобы начать необходимое лечение и предотвратить страшные последствия.
Причины внезапной смерти от сердечной недостаточности
Сердечная недостаточность – это состояние, при котором сердечная мышца не может справиться с нагрузкой и не обеспечивает организм достаточным количеством крови и кислорода. Отсутствие своевременного лечения может привести к серьезным осложнениям, включая внезапную смерть.
Существует несколько основных причин внезапной смерти от сердечной недостаточности:
- Аритмии. Аритмия – это нарушение сердечного ритма, при котором сердце начинает сокращаться неправильно или слишком быстро. Неконтролируемая аритмия может привести к остановке сердца и внезапной смерти.
- Ишемическая болезнь сердца. Ишемическая болезнь сердца – это состояние, при котором появляются проблемы с поступлением крови к сердечной мышце из-за заболевания коронарных артерий. Если кровоснабжение сердца нарушается, это может привести к сердечному приступу и внезапной смерти.
- Миокардит. Миокардит – это воспаление сердечной мышцы, которое может произойти из-за инфекции, вирусов или автоиммунных реакций. Воспаление сердечной мышцы может повлиять на работу сердца и привести к смерти.
- Кардиомиопатия. Кардиомиопатия – это заболевание сердца, при котором сердечная мышца становится слабой и не может эффективно сокращаться. Это состояние увеличивает риск сердечной недостаточности и внезапной смерти.
Внезапная смерть от сердечной недостаточности является серьезной проблемой, которая требует медицинского вмешательства и контроля со стороны специалистов. Предупреждение и лечение основных причин сердечной недостаточности могут помочь предотвратить внезапную смерть и улучшить качество жизни пациента.
Кардиомиопатия: скрытая опасность
Кардиомиопатия – это хроническое заболевание сердечной мышцы, которое может привести к серьезным нарушениям работы сердца. Одной из самых опасных форм кардиомиопатии является гипертрофическая кардиомиопатия, которая может привести к внезапной смерти от сердечной недостаточности.
Особенностью гипертрофической кардиомиопатии является утолщение стенок левого желудочка сердца, что приводит к ухудшению кровообращения и нормального функционирования сердца. Это состояние может быть наследственным и чаще всего развивается в молодом возрасте.
Гипертрофическая кардиомиопатия может протекать без видимых симптомов в течение длительного времени, что делает ее скрытой опасностью. Однако, при развитии симптомов, они могут быть осложнены острой сердечной недостаточностью или аритмией.
Основные симптомы гипертрофической кардиомиопатии включают:
- утолщение стенок сердца;
- затрудненное дыхание;
- боли в груди;
- синдром недостаточности кровообращения;
- сердцебиения;
- потеря сознания.
Диагностика гипертрофической кардиомиопатии включает в себя анализ симптомов, проведение осмотра и дополнительных исследований, таких как электрокардиограмма, эхокардиография, магнитно-резонансная томография и другие.
Лечение гипертрофической кардиомиопатии направлено на снижение симптомов и предотвращение осложнений. Основные методы лечения включают медикаментозную терапию, хирургическое вмешательство и установку аритмокорректора.
Важно отметить, что гипертрофическая кардиомиопатия является серьезным заболеванием, требующим постоянного медицинского наблюдения и своевременного лечения. Поэтому, при возникновении характерных симптомов необходимо обратиться к врачу для проведения диагностики и назначения соответствующей терапии.
Мерцательная аритмия: невидимое угрожающее заболевание
Мерцательная аритмия (фибрилляция предсердий) – это сердечное заболевание, при котором сердце начинает нескоординированные и быстрые сокращения. Вместо регулярных и сильных сокращений, характерных для здорового сердца, сердце с мерцательной аритмией бьется нерегулярно и слабо. Это может привести к снижению кровотока и отсутствию поступления достаточного количества кислорода и питательных веществ в организм.
Мерцательная аритмия является одной из самых распространенных форм аритмии и может быть опасной для здоровья и жизни. Пациенты с этим заболеванием имеют повышенный риск инсульта и сердечных приступов, особенно если не получают необходимое лечение.
Причины возникновения мерцательной аритмии могут быть различными. Это может быть связано с нарушением электрической системы сердца, наличием других заболеваний (например, артериальной гипертензией или сахарным диабетом), а также с вредными привычками (курение, употребление алкоголя).
Диагностика мерцательной аритмии включает в себя проведение электрокардиограммы и других исследований для оценки работы сердца и выявления аритмии. В случае выявления мерцательной аритмии, пациентам обычно назначается лекарственная терапия для восстановления ритма сердца и предотвращения осложнений.
Кроме того, существуют меры самопомощи, которые могут быть полезны при управлении мерцательной аритмией. Некоторые из них включают соблюдение здорового образа жизни, отказ от курения и употребления алкоголя, контроль артериального давления и уровня сахара в крови, а также занятия умеренным физическим активом.
В случае мерцательной аритмии особенно важно своевременно обратиться за медицинской помощью и получить соответствующее лечение. Несмотря на то, что это заболевание невидимо для глаз, его последствия могут быть серьезными. Поэтому необходимо обратить внимание на любые симптомы, такие как сердцебиение, одышка или слабость, и обсудить их с врачом для проведения дальнейшей диагностики.
Смерть во сне: опасное явление
Смерть во сне – это явление, когда человек умирает во время сна без каких-либо видимых причин. Несмотря на то, что многие называют это явление «тихой смертью», оно обладает опасностью и требует серьезного внимания.
Смерть во сне может произойти из-за различных причин, включая сердечную недостаточность, аритмию сердца, инсульт, неправильное функционирование легких и другие заболевания. Иногда причиной являются врожденные аномалии органов или наследственные заболевания.
Очень часто смерть во сне происходит у людей, страдающих от существенных заболеваний сердца, особенно при наличии атеросклероза и гипертонии. Однако это явление может происходить и у относительно здоровых людей, что делает его еще более страшным.
В большинстве случаев смерть во сне происходит незаметно для самого человека и его окружающих. Человек просто прекращает дышать и перестает работать сердце. Некоторые люди могут испытывать симптомы перед смертью, такие как боль в груди, одышка, потливость и т. д. Однако это достаточно редкое явление.
Смерть во сне – это повод для серьезных мер предосторожности. Важно следить за своим здоровьем, вовремя проходить медицинские обследования и консультации специалистов. Также рекомендуется вести здоровый образ жизни, отказаться от вредных привычек, следить за питанием и физической активностью.
Если у вас есть факторы риска или подозрения на сердечные проблемы, обратитесь к кардиологу для дополнительного обследования и консультации. Помните, что здоровье – это самое ценное, и оно нуждается в заботе и внимании.
Основные особенности внезапной смерти от сердечной недостаточности
Внезапная смерть от сердечной недостаточности – это состояние, когда сердечная деятельность внезапно прекращается, что может привести к смерти человека. Данное состояние является одной из основных причин смерти по всему миру.
Вот некоторые особенности внезапной смерти от сердечной недостаточности:
- Постепенное развитие: Сердечная недостаточность обычно развивается постепенно, но внезапная смерть может наступить внезапно и без предупреждения. Чаще всего это связано с нестабильностью сердечного ритма или обструкцией кровеносных сосудов, которые подпитывают сердце.
- Сильные симптомы: Перед внезапной смертью от сердечной недостаточности могут проявляться сильные симптомы, такие как затруднение дыхания, боли в груди, головокружение, обмороки или чувство слабости. Однако у некоторых пациентов может не быть явных предвестников.
- Высокий риск у пожилых людей: Возраст является одним из основных факторов риска для внезапной смерти от сердечной недостаточности. С возрастом сердечная мышца становится менее эффективной и более подверженной различным нарушениям. Поэтому пожилым людям нужно обратить внимание на состояние своего сердца и соблюдать профилактические меры.
- Мужчины подвержены большему риску: У мужчин есть больший риск внезапной смерти от сердечной недостаточности по сравнению с женщинами. Это может быть связано с более высокими уровнями агрессивности в сердечных проблемах у мужчин.
Вывод: Внезапная смерть от сердечной недостаточности является серьезным и потенциально опасным состоянием. Обращайте внимание на симптомы и рисковые факторы, и, если есть необходимость, проконсультируйтесь с врачом. Раннее выявление и лечение сердечной недостаточности может помочь предотвратить возникновение внезапной смерти. Берегите свое сердце и следите за вашим здоровьем!
Отсутствие предвестников: непредсказуемый враг
Сердечная недостаточность является одной из основных причин внезапной смерти. У многих людей, страдающих сердечной недостаточностью, отсутствуют какие-либо предвестники или симптомы, указывающие на опасность. Они могут почувствовать себя относительно нормально и здорово, но внезапно столкнуться с сердечным приступом и умереть.
Отсутствие предвестников делает сердечную недостаточность особенно опасной. Больные, не имеющие явных симптомов, часто пренебрегают профилактическими мерами и лечением, что может привести к трагическим последствиям.
Причины отсутствия предвестников могут быть различными. Некоторые люди могут иметь скрытые формы сердечной недостаточности, которые не проявляются явными признаками. Другие могут иметь сидячий образ жизни и не подвергаться стрессу, что делает симптомы менее заметными.
Также существуют группы людей, у которых сердечная недостаточность может протекать асимптоматически. Это могут быть молодые люди или те, кому удалось сделать значительные изменения в своем образе жизни (например, большой вес, злоупотребление алкоголем или курение). Все это может привести к тому, что сердечная недостаточность остается «тихим убийцей», не давая никаких сигналов о своем присутствии.
Однако отсутствие симптомов не должно быть причиной игнорирования проблемы. Регулярное обследование и проведение необходимых исследований помогут своевременно выявить сердечную недостаточность и принять меры по ее лечению. Также важно следить за своим образом жизни, избегать излишнего физического и эмоционального напряжения, правильно питаться и вести активный образ жизни.
В целом, отсутствие предвестников сердечной недостаточности делает ее непредсказуемым врагом, который может атаковать в любой момент. Поэтому важно не забывать о профилактике и регулярно проходить медицинские осмотры, чтобы своевременно выявить и предотвратить сердечные проблемы.
Вопрос-ответ:
Какие основные причины внезапной смерти от сердечной недостаточности?
Основными причинами внезапной смерти от сердечной недостаточности могут быть остановка сердца, аритмия, обструкция кровеносных сосудов и сердечных клапанов, тромбоз. Внезапная смерть может быть вызвана искусственными факторами, такими как передозировка лекарствами или наркотиками, а также травмы, включая травмы груди и сердца.
Каковы особенности внезапной смерти от сердечной недостаточности?
Внезапная смерть от сердечной недостаточности характеризуется резким началом симптомов и мгновенной потерей сознания. Часто она происходит без предупреждения и не оставляет времени для помощи. Особенностью такой смерти является то, что смерть наступает в течение нескольких минут. Внешне умерший может не иметь никаких признаков болезни или травмы.
Каким образом можно предотвратить внезапную смерть от сердечной недостаточности?
Предотвратить внезапную смерть от сердечной недостаточности можно, прежде всего, следя за состоянием сердца и своим образом жизни. Важно вести здоровый образ жизни, отказаться от вредных привычек, следить за своим питанием и впитывать физическую активность в свою жизнь. Кроме того, регулярно проходить профилактические медицинские обследования и консультации с врачом, чтобы своевременно выявить проблемы и начать лечение.
Какие факторы могут спровоцировать внезапную смерть от сердечной недостаточности?
Внезапную смерть от сердечной недостаточности могут спровоцировать такие факторы, как ожирение, несбалансированное питание, сидячий образ жизни, хронический стресс, нарушение сна, злоупотребление алкоголем и никотином. Также роль могут играть наследственные факторы и наличие других заболеваний, таких как сахарный диабет или высокое артериальное давление.