Пиелонефрит – это воспалительное заболевание, которое поражает почки. Если его не лечить, оно может привести к серьезным последствиям, одним из которых является артериальная гипертензия. Артериальная гипертензия – это состояние, при котором артериальное давление постоянно повышено. Обычно оно сопровождается различными симптомами и может приводить к развитию сердечно-сосудистых заболеваний.
Связь между пиелонефритом и артериальной гипертензией заключается в том, что пиелонефрит может стать причиной развития гипертонии. Причиной этой связи являются воспаление и повреждение почек, которые происходят при пиелонефрите. В результате этого почки не могут выполнять свои функции нормально, что приводит к нарушению гомеостаза в организме.
Исследования показывают, что около 20-30% пациентов с пиелонефритом развивают артериальную гипертензию.
Повышенное артериальное давление вызывает изменения в кровеносных сосудах и сердечной деятельности, что может приводить к серьезным осложнениям. Гипертония может стать причиной инфаркта, инсульта, заболеваний почек и других проблем со здоровьем. Поэтому важно своевременно обращаться к врачу при подозрении на пиелонефрит и следить за своим артериальным давлением, чтобы избежать осложнений.
Связь пиелонефрита и артериальной гипертензии
Пиелонефрит — это воспалительное заболевание почек, которое, если не лечить его своевременно, может привести к серьезным осложнениям. Одним из таких осложнений является артериальная гипертензия (повышенное кровяное давление).
Причины связи:
- Одной из причин связи пиелонефрита и артериальной гипертензии является воздействие воспалительного процесса на почечные сосуды. Воспаление приводит к утолщению стенок сосудов и уменьшению их эластичности, что в конечном итоге приводит к повышению кровяного давления.
- Воспаление также приводит к ухудшению функции почек. Плохая функция почек может привести к задержке натрия и увеличению объема жидкости в организме, что также способствует повышению артериального давления.
- Пиелонефрит может также вызывать повышение уровня ренина в крови. Ренин — это фермент, который участвует в регуляции артериального давления. Избыточное выделение ренина может привести к увеличению кровяного давления.
Последствия связи:
Связь между пиелонефритом и артериальной гипертензией может иметь серьезные последствия для организма. Постоянно повышенное кровяное давление может привести к развитию сердечно-сосудистых заболеваний, таких как инфаркт миокарда и инсульт. Также повышенное давление может негативно сказываться на функции почек и вызвать их дальнейшее ухудшение.
| Причины связи: |
|
| Последствия связи: | Развитие сердечно-сосудистых заболеваний, ухудшение функции почек. |
Причины возникновения связи
Связь между пиелонефритом и артериальной гипертензией является неслучайной и объясняется несколькими факторами.
1. Общая патофизиология
Кронический пиелонефрит может привести к повреждению почечных тканей и нарушению их функции. При этом возникают изменения в регуляции артериального давления. Нарушение функции почек приводит к активации системы ренин-ангиотензин-альдостерон, повышению объема циркулирующей крови и сократительной активности сосудов. В результате развивается артериальная гипертензия.
2. Воспалительный процесс
Пиелонефрит характеризуется воспалением почек, что влияет на функционирование сосудов и регуляцию артериального давления. Воспаление приводит к повреждению конечностей почечных артерий и активации процессов сосудистой рестеноза. В итоге нарушается нормальный кровоток в почечных артериях, что может привести к развитию артериальной гипертензии.
3. Нейрогуморальные механизмы
При пиелонефрите может наблюдаться активация нейрогуморальных механизмов, таких как симпатическая нервная система и ренин-ангиотензин-альдостероновая система. Эти механизмы играют важную роль в регуляции артериального давления. В результате активации симпатической нервной системы и ренин-ангиотензин-альдостероновой системы возникают изменения в сосудистом тонусе и регуляции объема циркулирующей крови, что может привести к артериальной гипертензии.
4. Наследственность
Наследственность также играет свою роль в возникновении связи между пиелонефритом и артериальной гипертензией. Некоторые гены, связанные с развитием пиелонефрита, могут одновременно влиять на регуляцию артериального давления. Это может приводить к развитию обоих состояний у родственников первой степени.
Таким образом, связь между пиелонефритом и артериальной гипертензией обусловлена общей патофизиологией, воспалительным процессом, нарушением нейрогуморальных механизмов и наследственными факторами. Понимание этих причин позволяет разработать более эффективные стратегии профилактики и лечения обоих заболеваний.
Бактериальная инфекция и воспаление
Пиелонефрит — это инфекционно-воспалительное заболевание почек, которое обычно вызывается бактериальной инфекцией. Бактерии, проникая в почки через мочевые пути, вызывают развитие воспаления.
Возникновение бактериальной инфекции и воспаления имеет несколько причин:
- Восходящая инфекция: бактерии проникают в почки из мочевого пузыря или мочеточников и восходящим путем попадают в почечную паренхиму. Чаще всего это происходит при нарушении функции мочевого пузыря или мочеточников, когда моча задерживается и создает условия для размножения бактерий.
- Гематогенное распространение: бактерии могут попасть в почки через кровь. Это может произойти при наличии инфекционного очага в других частях тела, например, при воспалении зуба или гнойнике.
Бактериальная инфекция вызывает активное воспаление в почках, что приводит к повреждению и деструкции почечной ткани. В результате развивается острая форма пиелонефрита с характерными симптомами, такими как лихорадка, боль в пояснице, частое мочеиспускание и другие.
Если бактериальная инфекция и воспаление не лечатся своевременно и не контролируются, то они могут привести к серьезным последствиям, таким как:
- Хронический пиелонефрит: постоянное воспаление в почках может вызвать хроническое заболевание, которое характеризуется рецидивирующими симптомами и постепенным ухудшением функции почек.
- Почечная недостаточность: длительное воспаление и повреждение почек могут привести к нарушению их функции и развитию хронической почечной недостаточности. В случае тяжелого повреждения почек может потребоваться диализ или трансплантация почки.
- Артериальная гипертензия: пиелонефрит может быть связан с развитием артериальной гипертензии, так как воспаление и повреждение почек могут нарушить их регуляцию артериального давления.
Важно учитывать, что своевременное обнаружение и лечение бактериальной инфекции и воспаления, связанных с пиелонефритом, помогает предотвратить развитие серьезных последствий и сохранить функцию почек.
Повышенное воздействие адреналина и норадреналина
При пиелонефрите и артериальной гипертензии происходит повышенное воздействие на организм адреналина и норадреналина, что может иметь существенные последствия для здоровья пациента.
Адреналин и норадреналин являются гормонами, вырабатываемыми надпочечниками. Они относятся к группе катехоламинов и играют важную роль в регуляции сердечно-сосудистой системы.
При повышении уровня адреналина и норадреналина возникает ряд последствий:
- Усиление сердечной деятельности. Адреналин и норадреналин стимулируют работу сердца, увеличивая его частоту и сократимость. Это может привести к повышению артериального давления и ухудшению состояния пациента с артериальной гипертензией.
- Вазоконстрикция. Под воздействием адреналина и норадреналина сосуды сужаются, что также способствует повышению артериального давления. Это особенно важно в контексте пиелонефрита, так как повышенное давление может ухудшить почечную функцию и привести к осложнениям.
- Усиление стрессовой реакции. Адреналин и норадреналин являются гормонами стресса. Их повышенное воздействие может привести к ухудшению общего самочувствия, повышению тревожности и уровня стресса у пациентов с пиелонефритом и артериальной гипертензией.
Таким образом, повышенное воздействие адреналина и норадреналина при пиелонефрите и артериальной гипертензии может привести к ухудшению состояния пациента, ухудшению почечной функции и усилению симптомов заболевания. Поэтому важно проводить соответствующее лечение и контролировать уровень этих гормонов в организме.
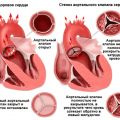
Механизм развития артериальной гипертензии
Артериальная гипертензия (АГ) — это хроническое повышение артериального давления, которое является одним из главных факторов риска развития сердечно-сосудистых заболеваний. Механизмы развития артериальной гипертензии многообразны и включают как генетические, так и внешние факторы.
Одной из основных причин развития артериальной гипертензии является повышенное сопротивление периферическим артериям, что приводит к увеличению силы, с которой сердце должно сокращаться, чтобы преодолеть это сопротивление и обеспечить должное кровообращение по всему организму.
Среди факторов, влияющих на повышение сопротивления в периферических артериях, можно выделить следующие:
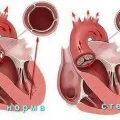
- Сужение артериол — это уменьшение диаметра артерий, вызванное сокращением гладкой мускулатуры и/или наложением склеротических изменений на стенки сосудов. Это может быть вызвано различными факторами, включая генетическую предрасположенность, атеросклероз, воспаление и др.
- Увеличение объема циркулирующей крови — любое увеличение объема крови в кровеносной системе приводит к усилению силы, с которой сердце должно сокращаться, чтобы обеспечить ее циркуляцию по организму. Это может быть связано с нарушениями работы почек, задержкой жидкости в организме (например, при заболеваниях почек или приеме некоторых лекарственных препаратов) или с другими факторами, увеличивающими объем циркулирующей крови.
- Нарушения эластичности стенок артерий — при потере эластичности (например, при атеросклерозе) артерии становятся менее растяжимыми и реагируют на протекающую через них кровь более жестко. Это приводит к увеличению артериального давления.
Развитие артериальной гипертензии часто связано с нарушениями регуляции артериального давления со стороны нервной системы и эндокринной системы. Например, частые стрессы могут увеличивать активность симпатической нервной системы, что приводит к сужению артериол и повышению артериального давления.
| Факторы риска | Повышение артериального давления |
|---|---|
| Генетическая предрасположенность | Увеличение сопротивления в артериях |
| Неправильное питание (с избытком соли и жиров) | Активация симпатической нервной системы, удержание жидкости и усиление сокращаемости сердца |
| Физическая неактивность | Усиление сопротивления в артериях и усиление сокращаемости сердца |
| Избыточный вес и ожирение | Увеличение объема циркулирующей крови и активация симпатической нервной системы |
| Различные заболевания (например, заболевания почек, эндокринные нарушения) | Различные механизмы, связанные с нарушениями регуляции артериального давления |
Артериальная гипертензия является многогранным и многофакторным заболеванием, и понимание ее механизмов развития является важным для поиска эффективных методов профилактики и лечения.
Нарушение функции почек и регуляции давления
Пиелонефрит является серьезным заболеванием почек, характеризующимся воспалительным процессом в почечной ткани. Одним из основных последствий пиелонефрита является нарушение функции почек и регуляции артериального давления.
Почки играют важную роль в регуляции давления в организме. Они участвуют в производстве веществ, таких как ренин и ангиотензин, которые контролируют сосудистый тонус и объем циркулирующей крови. Также, почки регулируют уровень натрия и воды в организме, что влияет на объем крови и давление.
При пиелонефрите воспаление почек приводит к ухудшению их функции. В результате этого процесса нарушается производство ренина и ангиотензина, что приводит к снижению сосудистого тонуса и увеличению объема циркулирующей крови. В свою очередь, увеличение объема циркулирующей крови ведет к повышению артериального давления.
Повышенное артериальное давление при пиелонефрите может иметь серьезные последствия для организма. Постоянное повышение давления на стенки сосудов может привести к их повреждениям и образованию атеросклеротических бляшек. Также, повышенное давление может привести к развитию сердечно-сосудистых заболеваний, таких как инфаркт или инсульт.
Поэтому, своевременное лечение пиелонефрита и поддержание нормального давления являются важными мерами для предотвращения развития осложнений и сохранения здоровья почек.
Оксидативный стресс и воспаление
Оксидативный стресс и воспаление являются взаимосвязанными процессами, которые играют важную роль в развитии пиелонефрита и артериальной гипертензии. Оксидативный стресс возникает, когда баланс между образованием свободных радикалов и системой антиоксидантной защиты нарушается в сторону образования свободных радикалов. Свободные радикалы могут вызывать повреждение клеток и тканей, что приводит к воспалению.
Воспаление является защитной реакцией организма на повреждение клеток и тканей. Однако, если воспаление становится хроническим, оно может навредить органам и системам организма, включая почки и сосуды. В результате хронического воспаления может развиться пиелонефрит и артериальная гипертензия.
Оксидативный стресс и воспаление влияют на функцию почек и сосудов. Они могут вызывать повреждение структурных компонентов почечных клеток и сосудов, повышение уровня воспалительных медиаторов и активацию сигнальных путей, которые способствуют развитию пиелонефрита и артериальной гипертензии.
Оксидативный стресс и воспаление также могут взаимодействовать и усиливать друг друга. Высокий уровень оксидативного стресса может способствовать продолжительному и хроническому воспалению. В свою очередь, хроническое воспаление может усиливать оксидативный стресс и его негативное воздействие на организм.
Таким образом, оксидативный стресс и воспаление являются ключевыми факторами, связанными с развитием пиелонефрита и артериальной гипертензии. Понимание механизмов взаимодействия между оксидативным стрессом и воспалением может помочь в разработке новых подходов к лечению и профилактике этих заболеваний.
Увеличение объема крови и ее вязкости
Пиелонефрит и артериальная гипертензия тесно взаимосвязаны. Одной из причин такой связи является увеличение объема крови и ее вязкости.
Воспаление почек при пиелонефрите приводит к повышению выделения в мочу натрия и воды. Это может привести к задержке натрия и воды в организме, что в свою очередь приводит к увеличению объема крови.
Увеличение объема крови приводит к повышению давления на стенки сосудов. Это может вызвать артериальную гипертензию – постоянное повышение артериального давления выше нормальных значений.
Не только увеличение объема крови, но и ее вязкость может быть повышена при пиелонефрите. Воспаление почек вызывает повышение уровня вяжущих веществ в крови, таких как фибриноген и бета-глобулины. Это приводит к увеличению вязкости крови и ухудшению ее потока по сосудам.
Увеличение вязкости крови, в свою очередь, также может привести к повышению артериального давления и развитию артериальной гипертензии. Высокая вязкость крови затрудняет прохождение через кровеносные сосуды, увеличивая сопротивление кровотока и повышая давление на стенки сосудов.
Таким образом, увеличение объема крови и ее вязкости при пиелонефрите является одной из причин развития артериальной гипертензии. Это может иметь серьезные последствия для здоровья пациента, поэтому важно своевременно диагностировать и лечить пиелонефрит, а также контролировать артериальное давление у больных этим заболеванием.
Последствия связи пиелонефрита и артериальной гипертензии
Связь между пиелонефритом и артериальной гипертензией имеет серьезные последствия для здоровья пациентов. Пиелонефрит — воспалительное заболевание почек, вызванное инфекцией. Артериальная гипертензия (гипертония) — это постоянно повышенное артериальное давление.
Последствия для почек:
- Ухудшение функции почек: пиелонефрит может привести к повреждению почечной ткани, что приводит к нарушению функции органа.
- Хронический пиелонефрит: при неадекватном или несвоевременном лечении пиелонефрит может перейти в хроническую форму, что приводит к постоянной инфекции и повреждению почек.
- Образование рубцовой ткани: хронический пиелонефрит может привести к образованию рубцовой ткани в почках, что снижает их функцию и приводит к нарушению оттока мочи.
Последствия для сердечно-сосудистой системы:
- Развитие артериальной гипертензии: пиелонефрит может способствовать повышению артериального давления из-за воспаления и повреждения сосудистой стенки.
- Повышенный риск сердечно-сосудистых заболеваний: артериальная гипертензия является фактором риска развития сердечно-сосудистых заболеваний, таких как инсульты и инфаркты.
- Нарушение функции сердца: высокое артериальное давление, вызванное связью с пиелонефритом, может привести к нарушению работы сердца и развитию сердечной недостаточности.
Последствия для общего здоровья:
- Снижение жизненного качества: заболевания почек и сердца, вызванные связью пиелонефрита и артериальной гипертензии, существенно ухудшают общее состояние пациента и его жизненное качество.
- Ограничение физической активности: нарушение функции почек и сердца может привести к ограничению физической активности и снижению работоспособности.
- Повышенный риск осложнений: пациенты с пиелонефритом и артериальной гипертензией сталкиваются с повышенным риском развития осложнений связанных с этими заболеваниями, таких как инфекции и сердечно-сосудистые проблемы.
Учитывая последствия связи пиелонефрита и артериальной гипертензии, необходимо своевременное и комплексное лечение обоих заболеваний для предотвращения серьезных осложнений и сохранения здоровья пациента.
Вопрос-ответ:
Как связаны пиелонефрит и артериальная гипертензия?
Пиелонефрит и артериальная гипертензия имеют взаимосвязь, так как пиелонефрит может быть причиной развития артериальной гипертензии. Воспаление почек, которое происходит при пиелонефрите, приводит к изменению работы почек и ухудшению их функции, что может вызвать повышение артериального давления.
Каким образом пиелонефрит может вызвать артериальную гипертензию?
При пиелонефрите происходит воспаление и инфекция почек, что может привести к повреждению клубочков почек и ухудшению их функции. Это в свою очередь вызывает задержку жидкости и натрия в организме, а также повышение уровня ангиотензина II — гормона, ответственного за сужение сосудов и повышение артериального давления.
Могут ли причиной артериальной гипертензии быть только осложнения пиелонефрита?
Необязательно. Основная причина появления артериальной гипертензии при пиелонефрите — это повреждение почек. Однако, артериальная гипертензия может возникнуть и из-за других факторов, связанных с воспалением и инфекцией в организме — например, из-за повышения уровня C-реактивного белка, который способствует сужению сосудов и повышению артериального давления.
Какие последствия может иметь развитие артериальной гипертензии при пиелонефрите?
При развитии артериальной гипертензии при пиелонефрите могут возникнуть различные осложнения, такие как повреждение почек, диабетическая нефропатия, сердечная недостаточность, инфаркт миокарда, инсульт, практически любые проблемы, связанные с высоким артериальным давлением.