Пролапс митрального клапана — это состояние, при котором клапан, разделяющий левое предсердие от левого желудочка, неправильно функционирует. Это может привести к недостаточности кровообращения и возникновению различных симптомов. Воздействие этого состояния на службу в армии и занятие спортом может быть значительным, поскольку требуется хорошая работоспособность организма и физическая выносливость.
Однако, влияние пролапса митрального клапана на службу в армии и занятие спортом может различаться в зависимости от степени проявления и симптомов. Если у человека имеется легкий пролапс без симптомов, то во многих случаях это не будет препятствием для прохождения службы в армии или занятия спортом.
Однако при наличии выраженных симптомов, таких как сердцебиение, замедленность пульса, одышка, головокружение или даже потеря сознания, может потребоваться медицинская оценка и рекомендация врача. В некоторых случаях, при наличии серьезных симптомов или осложнений, индивидуальный режим службы или ограничения по физической активности могут быть рекомендованы для сохранения здоровья.
Важно помнить, что каждый случай пролапса митрального клапана уникален и требует индивидуального подхода к медицинской оценке. Решение о пригодности к службе в армии или занятию спортом должно быть принято врачом, исходя из общего состояния пациента, наличия симптомов и других факторов под здоровье.
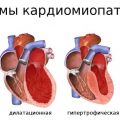
Пролапс митрального клапана
Пролапс митрального клапана (ПМК) – это состояние, при котором один или оба лепестка митрального клапана не закрываются полностью или не совпадают полностью во время сокращения сердца. Это является одной из наиболее распространенных аномалий сердечной работы.
Основные причины пролапса митрального клапана – нарушения соединительной ткани сердца и наследственность. Чаще всего этой аномалией страдают молодые женщины. Пролапс может проявиться различными симптомами или проходить бессимптомно. Однако во многих случаях пролапс может привести к развитию серьезных осложнений.
Симптомы пролапса митрального клапана могут включать:
- боли или дискомфорт в области груди;
- расстройство сердечного ритма;
- затрудненное дыхание;
- усталость и слабость;
- одышку;
- головокружение или обмороки.
Диагноз пролапса митрального клапана обычно ставят на основании аускультации сердца и проведения ультразвукового исследования сердца. Дополнительные исследования могут включать ЭКГ, физическое нагрузочное тестирование или катетеризацию сердца. Чтобы определить степень пролапса и возможности развития осложнений, может потребоваться консультация кардиолога.
Лечение пролапса митрального клапана зависит от степени выраженности симптомов и наличия осложнений. В большинстве случаев лечение направлено на ликвидацию симптомов и профилактику осложнений с помощью медикаментозных препаратов и изменения образа жизни. В некоторых случаях может потребоваться хирургическое вмешательство для ремонта или замены клапана.
В связи с наличием риска развития серьезных осложнений, людям с пролапсом митрального клапана обычно рекомендуется регулярное наблюдение кардиолога и соблюдение определенных ограничений. Занятие интенсивным физическим упражнениями или служба в армии могут быть неприемлемыми для некоторых людей с пролапсом митрального клапана из-за риска развития серьезных осложнений.
| Преимущества | Недостатки |
|---|---|
| Бессимптомное течение у большинства пациентов | Риск развития серьезных осложнений |
| Эффективное медикаментозное лечение | Ограничение физической активности |
| Возможность хирургического вмешательства при развитии осложнений |
В целом, пролапс митрального клапана – это сердечное заболевание, которое требует наблюдения и подходящего лечения. Если у вас есть признаки или симптомы пролапса митрального клапана, обратитесь к врачу для консультации и диагностики.
Влияние на службу в армии
Пролапс митрального клапана считается одним из дефектов сердечно-сосудистой системы, который может иметь влияние на призыв обслуживающих в армии. Хотя во многих случаях этот дефект не является причиной для отсрочки от службы, он требует особого внимания и наблюдения во время военной службы.
Во время службы в армии интенсивность физических нагрузок может быть высокой, особенно во время тренировок и военных учений. Это может оказать дополнительное напряжение на сердце и усилить симптомы пролапса митрального клапана. Поэтому людям с этим дефектом следует обратить особое внимание на свою физическую подготовку и уровень нагрузки.
Обычно врачи рекомендуют носить мягкий тканевый пояс для поддержки грудной клетки при физической активности. Это может помочь уменьшить дискомфорт и снизить риск развития сердечных симптомов.
Важно отметить, что не все случаи пролапса митрального клапана одинаково тяжелы. У некоторых людей могут быть более серьезные симптомы и ограничения, в то время как у других симптомы могут быть совсем незаметными. Поэтому перед призывом в армию необходимо пройти осмотр и консультацию у врача, чтобы оценить степень тяжести пролапса митрального клапана и определить возможные ограничения военной службы.
Решение о призыве в армию принимается врачебной комиссией на основе степени тяжести дефекта сердца и его влияния на физическую активность обслуживающего. Врачи могут рекомендовать ограничить некоторые аспекты военной службы, особенно связанные с интенсивной физической нагрузкой.
Но стоит отметить, что каждый случай рассматривается индивидуально, и решение о призыве в армию принимается врачебной комиссией после тщательного анализа медицинской истории и результатов обследования. В некоторых случаях пролапс митрального клапана может не стать преградой для службы и военной карьеры.
Ограничения военной службы при пролапсе митрального клапана
Пролапс митрального клапана (ПМК) является сердечным заболеванием, при котором верхний отдел левого предсердия начинает высаживаться вплоть до левого желудочка во время систолы.
При наличии ПМК военная служба может быть ограничена в связи с возможными осложнениями и рисками для здоровья военнослужащего. Ограничения могут включать:
- Ограничения по физическим нагрузкам: военнослужащим с ПМК могут быть запрещены интенсивные физические упражнения и тренировки, связанные с большой нагрузкой на сердце.
- Ограничения по срокам службы: военная служба лицам с ПМК может быть ограничена, чтобы предотвратить возможные осложнения и ухудшение состояния сердца.
Ограничения военной службы для лиц с ПМК могут быть установлены на основании медицинской экспертизы и рекомендаций специалистов. Конечное решение о призыве на военную службу или продолжении службы принимает военная комиссия, учитывая все медицинские данные и рекомендации.
Данный материал носит исключительно информационный характер и не является руководством к действию. Все решения и ограничения по военной службе для лиц с ПМК принимаются на основе индивидуальных особенностей заболевания и медицинских рекомендаций.
Медицинский осмотр при призыве
Медицинский осмотр при призыве – это неотъемлемая часть процедуры прохождения службы в армии. На этом этапе проводится оценка физического и психического состояния каждого призывника и принимается решение о его годности или негодности к военной службе.
Основная цель медицинского осмотра при призыве – защита здоровья рекрутов и предотвращение возможных проблем и осложнений во время службы. Медицинская комиссия проводит всесторонний осмотр каждого призывника, включая общий осмотр, анализы крови и мочи, рентгенографию, ЭКГ и другие необходимые исследования.
Во время осмотра обращается особое внимание на различные заболевания и патологии, которые могут негативно сказаться на возможности призывника во время выполнения служебных обязанностей. Пролапс митрального клапана относится к одним из таких заболеваний, которые могут быть причиной отклонения призывника от службы.
При обнаружении пролапса митрального клапана призывнику может быть назначена полная дополнительная медицинская проверка, включая УЗИ сердца, ЭхоКГ и консультацию кардиолога. На основании результатов этих исследований будет принято решение о годности или негодности призывника к военной службе.
На медицинском осмотре также оцениваются возможные противопоказания для занятия спортом. В случае выявления пролапса митрального клапана призывнику может быть рекомендовано ограничение нагрузок и физической активности.
Важно отметить, что решение о годности или негодности к военной службе принимается индивидуально для каждого призывника на основании его медицинского обследования. Каждый случай рассматривается отдельно и специалистами медицинской комиссии.
| Этап | Описание |
|---|---|
| Общая проверка | Опрос призывника, измерение артериального давления, проверка зрения и слуха, осмотр органов грудной клетки и брюшной полости |
| Лабораторные исследования | Анализы крови и мочи, общий и биохимический анализ крови |
| Инструментальные исследования | Рентгенография, ЭКГ, УЗИ органов, ЭхоКГ |
| Консультации специалистов | Осмотр врачами-специалистами (кардиолог, невролог, терапевт и др.) |
| Заключение медицинской комиссии | Принятие решения о годности или негодности к военной службе |
В случае обнаружения пролапса митрального клапана или других патологий, призывник может быть отклонен от службы и направлен на дальнейшее лечение и наблюдение в гражданской медицинской организации.
Влияние на занятие спортом
Пролапс митрального клапана (ПМК) может оказывать определенное влияние на занятие спортом. Пациенты с ПМК, особенно с симптоматическими проявлениями, могут испытывать некоторые ограничения при занятии спортом.
Ограничения прямо зависят от степени выраженности ПМК, сопутствующих заболеваний и общего состояния пациента. В некоторых случаях, например при выраженных нарушениях ритма сердца или развитии сердечной недостаточности, занятие спортом может быть полностью запрещено. В других случаях, пациенту могут быть рекомендованы определенные ограничения и предосторожности.
В целом, для пациентов с ПМК рекомендуется следующий подход к занятию спортом:
- Начать с тренировок низкой интенсивности и постепенно увеличивать нагрузку;
- Избегать спортивных видов деятельности, связанных с интенсивными физическими нагрузками и резкими изменениями положения тела;
- Обратиться к врачу для получения конкретных рекомендаций по ограничению некоторых видов спорта или тренировок;
- Внимательно следить за своим состоянием во время занятий и прерывать тренировку при появлении неприятных симптомов (кратковременная потеря сознания, одышка, сердцебиение, головокружение и т.д.)
Каждый пациент с ПМК является индивидуальным случаем, поэтому важно получить рекомендации от квалифицированного кардиолога или специалиста по спортивной медицине. Они могут определить степень риска и порекомендовать наиболее подходящий вид спорта и интенсивность тренировок для каждого конкретного случая.
Рекомендации по физическим нагрузкам
При диагностировании пролапса митрального клапана особое внимание следует уделить выбору и проведению физических нагрузок. С учетом особенностей заболевания, рекомендуется придерживаться следующих рекомендаций:
- Избегать интенсивных физических нагрузок, которые могут привести к повышенной нагрузке на сердечно-сосудистую систему.
- Отдавать предпочтение аэробным нагрузкам, таким как ходьба, бег на небольшие дистанции, плавание. Они помогают укрепить сердце и улучшить общую физическую подготовку.
- Избегать силовых тренировок с большими нагрузками на верхние и нижние конечности, так как они могут увеличить нагрузку на сердце и повысить риск возникновения неприятных симптомов.
- При выборе видов спорта отдавать предпочтение тем, которые не сопровождаются большими физическими нагрузками и предполагают небольшую интенсивность (например, йога, пилатес, гольф).
Все рекомендации по физической активности и нагрузкам должны быть обговорены с врачом, учитывая индивидуальные особенности заболевания и состояния пациента. Важно помнить, что регулярные консультации врача и постоянное мониторирование состояния сердца являются ключевыми факторами для успешного управления заболеванием и поддержания здоровья.
Особенности тренировок
При наличии пролапса митрального клапана следует обратить особое внимание на особенности тренировок для поддержания здоровья и предотвращения ухудшения состояния сердца.
1. Разумный уровень физической активности.
При пролапсе митрального клапана важно подбирать уровень физической активности, который не вызывает перегрузку сердца. Отсутствие физической активности может привести к ухудшению состояния мышц сердца, а избыточная нагрузка может вызвать сердечные приступы или аритмию. Поэтому рекомендуется проводить умеренные и регулярные тренировки, подобранные индивидуально под пациента.
2. Избегание сильных физических перегрузок.
При наличии пролапса митрального клапана следует избегать сильных физических перегрузок, которые могут вызвать ухудшение состояния сердца и увеличение симптомов. Не рекомендуется заниматься профессиональными видами спорта или участвовать в соревнованиях на высоком уровне.
3. Осуществление тренировок под наблюдением специалиста.
Важно заниматься физическими упражнениями под наблюдением врача или тренера, специализирующегося на проблемах сердца. Он будет контролировать уровень нагрузки и избегать рисковых упражнений для пациента с пролапсом митрального клапана.
4. Регулярный контроль состояния сердца.
Людям с пролапсом митрального клапана рекомендуется регулярно проходить медицинские обследования и сдачу анализов для контроля состояния сердца. Это поможет выявить возможные изменения в работе клапана и осуществить своевременное лечение.
5. Активизация после периода покоя.
После периода покоя или болезни тренировки следует начинать постепенно и аккуратно увеличивать интенсивность. При этом необходимо отслеживать реакцию организма и прислушиваться к своему самочувствию.
Независимо от тренировок, важно помнить, что каждый случай пролапса митрального клапана индивидуален и требует индивидуального подхода. Рекомендации по тренировкам могут отличаться в зависимости от степени выраженности заболевания, физической формы и других факторов.
Симптомы и диагностика
Пролапс митрального клапана (ПМК) в большинстве случаев не проявляет себя симптомами и обнаруживается случайно при проведении медицинского обследования. Однако в некоторых случаях могут возникнуть следующие симптомы:
- Повышенная утомляемость. Больные с ПМК могут испытывать усталость и слабость даже при незначительных физических нагрузках.
- Ощущение перебоев в работе сердца. При пролапсе митрального клапана часто возникает ощущение неправильного сердцебиения или перебоев в работе сердца (аритмии).
- Боли в области сердца. В редких случаях при ПМК могут возникать боли в области сердца, которые могут иметь различную интенсивность.
Для диагностики пролапса митрального клапана обычно применяются следующие методы:
- Физикальное обследование. Врач может обнаружить шумы в сердце при прослушивании, которые могут указывать на наличие ПМК.
- Эхокардиография. Наиболее точный метод диагностики ПМК, который позволяет увидеть отклонение клапана, его движение и размеры.
- Электрокардиография (ЭКГ). При проведении ЭКГ можно выявить аритмии и другие нарушения работы сердца.
- Стресс-тесты. Нагрузочные тесты позволяют оценить работу сердца при физической активности.
- Мониторирование сердечного ритма. Ношение специального портативного устройства, которое записывает данные о работе сердца в течение 24-48 часов, позволяет выявить аритмии и другие нарушения сердечного ритма.
После диагностики и установления диагноза пролапса митрального клапана врач будет рекомендовать специальные мероприятия по контролю и усилению работы сердца, которые индивидуально подбираются для каждого пациента.
Основные симптомы пролапса митрального клапана
Пролапс митрального клапана (ПМК) – это нарушение работы сердечного клапана, при котором он выпирает в левое предсердие во время сокращения сердца. В большинстве случаев, этот дефект занимает хроническую форму и может проявляться различными симптомами:
- Боль или дискомфорт в области груди. Часто пациенты описывают это ощущение как сжатие, но иногда дискомфорт может быть и в других частях груди.
- Ощущение пропусков сердечных сокращений или «сердцебиения». При пролапсе митрального клапана возможны нерегулярные или избыточные сердечные сокращения, которые пациенты могут ощущать как пропуски или палпитации.
- Ощущение утомляемости или слабости. Из-за неэффективной работы сердца, пациенты с пролапсом митрального клапана могут чувствовать постоянную усталость или слабость.
- Затрудненное дыхание или одышка. Из-за неправильной работы митрального клапана, сердце не может эффективно перекачивать кровь, что может привести к затрудненному дыханию или одышке при нагрузках.
- Боли или дискомфорт в шее, плечах или спине. В некоторых случаях, пролапс митрального клапана может вызывать боли или дискомфорт в шее, плечах или спине.
Если вы обнаружили у себя подобные симптомы, важно обратиться к врачу для диагностики и определения дальнейших действий. В случае службы в армии или занятий спортом, необходимо проконсультироваться с военным врачом или специалистом в области кардиологии, чтобы оценить, как пролапс митрального клапана может повлиять на вашу способность к физической активности.
Методы диагностики
Диагностика пролапса митрального клапана включает в себя ряд методов, которые позволяют определить наличие и степень развития данного заболевания.
-
Физикальное обследование — врач проводит осмотр пациента, внимательно прослушивает сердце и легкие. При пролапсе митрального клапана может быть выявлен систолический щелчок и шум митрального клапана.
-
Эхокардиография — это основной метод диагностики пролапса митрального клапана. С помощью ультразвукового исследования врач может увидеть изменения в структуре и функции митрального клапана, оценить степень пролапса и его возможные осложнения.
-
Электрокардиография (ЭКГ) — позволяет измерить электрическую активность сердца. При пролапсе митрального клапана на ЭКГ могут быть выявлены некоторые характерные изменения, такие как наличие брадикардии, нарушения ритма и структуры зубцов.
-
Функциональные нагрузочные тесты — позволяют оценить работу сердечно-сосудистой системы при физической нагрузке. Они могут помочь установить уровень физической активности, которую может переносить пациент с пролапсом митрального клапана.
В процессе диагностики пролапса митрального клапана может потребоваться использование нескольких методов в комбинации, чтобы получить полную картину заболевания и разработать оптимальный план лечения и ограничений в службе в армии или занятиях спортом.
Лечение и профилактика
Лечение пролапса митрального клапана может включать как консервативные методы, так и хирургическое вмешательство, в зависимости от степени выраженности симптомов и наличия осложнений.
Консервативное лечение включает:
- Прием лекарственных препаратов, направленных на улучшение кровообращения, снижение нагрузки на сердце и предотвращение возможных осложнений;
- Регулярные контрольные осмотры у кардиолога для отслеживания состояния клапана и сердечной деятельности;
- Соблюдение режима работы и отдыха, умеренные физические нагрузки;
- Избегание сильных эмоциональных стрессов;
- Отказ от курения и ограничение потребления алкоголя.
Хирургическое вмешательство может потребоваться в следующих случаях:
- Если консервативное лечение неэффективно и симптомы продолжают прогрессировать;
- При наличии серьезных осложнений, таких как сердечная недостаточность или аритмии, требующие немедленного вмешательства;
- При отсутствии ответа на лекарственную терапию;
- При значительном ухудшении состояния клапана, выраженной его деформации или образования сердечных камерных сгустков.
Профилактика пролапса митрального клапана включает следующие меры:
- Регулярное наблюдение у кардиолога;
- Соблюдение правильного режима питания;
- Ограничение употребления кофеина и других возбуждающих напитков;
- Контроль над уровнем стресса и эмоциональным состоянием;
- Умеренные физические нагрузки;
- Отказ от курения и ограничение потребления алкоголя.
Важно помнить, что каждый случай пролапса митрального клапана уникален, и объективное оценка состояния и назначение лечения должны проводиться только квалифицированным врачом.
Медикаментозное лечение
Медикаментозное лечение пролапса митрального клапана направлено на устранение симптомов и предотвращение возможных осложнений. Основной целью лечения является снижение частоты сердечных сокращений, улучшение кровообращения и предотвращение обратного тока крови через митральный клапан.
Для достижения этих целей назначаются следующие группы лекарственных препаратов:
- Бета-адреноблокаторы. Эти препараты помогают снизить пульс и стабилизировать сердечный ритм. Они позволяют уменьшить давление в левом предсердии и снизить вероятность обратного тока крови.
- Антагонисты кальция. Они также помогают снизить пульс и нормализовать сердечный ритм. Эти лекарства могут быть эффективны при сопутствующих заболеваниях сердца, таких как артериальная гипертензия или аритмия.
- Антитромботические средства. Пролапс митрального клапана увеличивает риск образования тромбов и развития инсульта. Для профилактики тромбоэмболических осложнений назначаются антикоагулянты или антиагреганты.
Важно отметить, что выбор лечебной тактики и назначение конкретных лекарственных препаратов должны осуществляться только квалифицированным врачом. Необходимо строго соблюдать рекомендации врача, принимать препараты в указанных дозах и в указанное время.
Успешное медикаментозное лечение позволяет улучшить состояние пациента с пролапсом митрального клапана и снизить риск возникновения осложнений. Однако в некоторых случаях может потребоваться хирургическое вмешательство для коррекции клапана.
Вопрос-ответ:
Что такое пролапс митрального клапана?
Пролапс митрального клапана (ПМК) — это состояние, при котором клапан между двумя левыми отсеками сердца — левым предсердием и левым желудочком — не полностью закрывается. В результате этого, часть клапанной ткани выпирает в предсердие, что может привести к ряду симптомов и состояний.
Какие симптомы может вызывать пролапс митрального клапана?
Симптомы пролапса митрального клапана могут варьироваться от легких до выраженных, и часто зависят от степени пролапса. Некоторые из наиболее распространенных симптомов включают неправильный или ускоренный сердечный ритм, сердцебиение, уменьшение физической выносливости, боль в груди, головокружение, одышку, усталость и синдром предсердного предсердия (симптомы, связанные с неправильной работой предсердий).
Как пролапс митрального клапана может повлиять на службу в армии?
Во многих странах пролапс митрального клапана является дисквалифицирующим состоянием для службы в армии. Это обусловлено возможностью возникновения серьезных сердечных осложнений, таких как аритмии или сердечная недостаточность, которые могут привести к неспособности выполнять требования армейской службы. Однако, окончательное решение о пригодности для службы принимается врачами военной медицины на основе медицинского обследования и оценки симптомов и состояния пациента.
Можно ли заниматься спортом с пролапсом митрального клапана?
Большинство людей с пролапсом митрального клапана могут безопасно заниматься спортом, особенно с учетом того, что у большинства людей с пролапсом митрального клапана нет серьезных симптомов или ограничений физической активности. Однако, в некоторых случаях, особенно при наличии симптомов или сердечных осложнений, может потребоваться ограничение физической активности или конкретных видов спорта. Решение об этом следует принять врачу на индивидуальной основе, учитывая особенности каждого конкретного пациента.