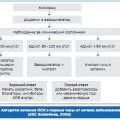
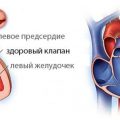
Аортокоронарное шунтирование (АКШ) – это хирургическая операция, используемая для лечения сужения коронарных артерий сердца. Коронарные артерии отвечают за поставку крови в сердечную мышцу, и если они становятся суженными из-за атеросклероза или других причин, это может привести к ишемии сердца и инфаркту миокарда.
Перед проведением АКШ пациенту делают коронарографию – рентгеновское исследование, позволяющее оценить состояние коронарных артерий. Также проводится электрокардиограмма, тесты на физическую нагрузку. По результатам этих исследований врачи принимают решение о необходимости АКШ.
Суть операции заключается в обходе суженного участка коронарной артерии путем создания шунта – пересечения. Для этого хирург делает небольшие надрезы на грудной клетке пациента, после чего приступает к формированию шунта. Как правило, в качестве шунта используется артерия груди, но также могут использоваться различные протезы.
Что такое аортокоронарное шунтирование?
Аортокоронарное шунтирование (АКШ) — это хирургическая процедура, которая используется для восстановления нормального кровоснабжения сердца. Она выполняется путем создания новых путей (шунтов) для крови, которая обходит суженные или заблокированные сосуды сердца.
АКШ обычно проводится в случаях коронарной артерийной болезни (КАБ), когда артерии, питающие сердце кровью, становятся узкими или блокируются атеросклеротической бляшкой. Это может привести к ишемии сердца, а в некоторых случаях и к инфаркту миокарда.
При проведении операции АКШ врач берет сосуды из другой части тела пациента (чаще всего из грудной стенки, ноги или руки) и соединяет их с обходными артериями сердца. Это создает новый путь для крови, который обходит зауженные или заблокированные артерии, позволяя крови достигать сердца без помех.
АКШ может быть проведено с использованием одного или нескольких шунтов, в зависимости от количества и местоположения заблокированных артерий. Шунты могут быть созданы из сосудов пациента (автогенные шунты) или из искусственных материалов (искусственные шунты).
Эта операция является одной из самых распространенных и эффективных методов лечения кардиальной ишемии. Она может улучшить качество жизни пациента, уменьшить симптомы стенокардии, а также снизить риск развития сердечного приступа и других сердечных проблем.
Аортокоронарное шунтирование: определение
Аортокоронарное шунтирование (АКШ) — это хирургическая процедура, в ходе которой создаются обходные пути вокруг суженных или заблокированных коронарных артерий для обеспечения нормального кровоснабжения сердечной мышцы.
Зачем проводится аортокоронарное шунтирование?
АКШ выполняется для восстановления нормального кровотока в сердце при наличии коронарной болезни сердца (КБС), когда атеросклеротические бляшки накапливаются внутри коронарных артерий и вызывают их сужение или полное заболевание.
При КБС кровоснабжение сердечной мышцы снижается, что может привести к стенокардии (боли в груди), ослаблению сердечной функции и инфаркту миокарда.
Как проходит операция аортокоронарного шунтирования?
Операция АКШ проходит в операционной под общим наркозом. Хирург делает надрез на грудной клетке, чтобы получить доступ к сердцу и коронарным артериям.
Затем хирург извлекает кусочек собственной вены (обычно из ноги) или использует искусственный протез, чтобы создать шунт (обходной путь). Шунт соединяется с расширенной частью аорты и суженными или заблокированными коронарными артериями, восстанавливая нормальный кровоток.
Во время операции существует возможность создать несколько шунтов для обхода сразу нескольких пораженных артерий.
После завершения процедуры хирург закрывает рану на грудной клетке, и пациент отправляется в отделение восстановления после операции.
Постоперационный период после аортокоронарного шунтирования
После операции пациенту может быть предписана реабилитационная программа, включающая физическую активность, изменение образа жизни и прием лекарственных препаратов.
Исход операции часто является благоприятным, и многие пациенты после АКШ испытывают существенное улучшение своего состояния и качества жизни.
Однако, как и любая хирургическая процедура, АКШ может иметь определенные риски и осложнения, о которых нужно проконсультироваться с врачом.
Механизм действия аортокоронарного шунтирования
Аортокоронарное шунтирование (АКШ) является одной из наиболее распространенных хирургических процедур для лечения коронарной болезни сердца. Операция выполняется с целью установки шунта, который обеспечивает обход стенозированных участков коронарных артерий и восстановление нормального кровотока к сердечной мышце.
Механизм действия АКШ базируется на создании альтернативного пути для крови, обходящего стенозированные или заблокированные сосуды сердца и доставляющего кислород к подавляемой области сердечной мышцы.
Шаги операции аортокоронарного шунтирования:
- Начало операции начинается со срезания грудного отдела. К хирургусекционируют грудную клетку, что позволяет им получить доступ к сердцу и артериям.
- После этого, аорта временно клампируется для предотвращения кровотечения и обеспечения безопасности выполнения анастомозов.
- Затем, находятся участки артерий, которые подлежат шунтированию.
- Хирургия проводит создание анастомозов путем наложения специальных швов, которые создают новый путь для крови.
- По мере завершения операции, кровоток возвращается к сердцу путем снятия клампа с аорты.
- Перед закрытием грудной клетки, проводится проверка наличия кровотечения и общая оценка результатов операции.
Преимущества аортокоронарного шунтирования:
- Улучшение качества жизни пациентов, поскольку операция способствует восстановлению нормального кровоснабжения сердца и уменьшению симптомов ангины;
- Уменьшение риска сердечных приступов и инфаркта миокарда;
- Повышение продолжительности жизни пациентов с коронарной болезнью сердца;
- Улучшение физической активности и возможность возвращения к повседневным делам.
Осложнения аортокоронарного шунтирования:
Как и любая хирургическая процедура, аортокоронарное шунтирование может иметь свои риски и осложнения. Некоторыми из них являются:
- Возможное инфицирование раны после операции;
- Кровотечение во время или после операции;
- Риск развития инсульта или сердечной недостаточности;
- Риск тромбоза шунта;
- Развитие образования рубца на грудной клетке.
Пациентам, назначенным на аортокоронарное шунтирование, рекомендуется обсудить все плюсы и минусы операции со своим врачом, чтобы принять информированное решение о последующем лечении.
Показания для проведения операции
Аортокоронарное шунтирование (АКШ) — это хирургическая процедура, которая используется для восстановления кровоснабжения сердца путем создания нового пути для крови, обходящего заблокированные артерии. Показания для проведения операции АКШ включают:
- Стенокардия устоявшегося и неустойчивого течения.
- Инфаркт миокарда.
- Аневризма аорты.
- Крупный кардиальный атеросклероз.
- Наличие сосудистых заболеваний, таких как атеросклероз и тромбоз, ведущих к снижению кровотока в сердце.
Эти состояния могут приводить к серьезным осложнениям, таким как стенокардия, инфаркт миокарда и сердечная недостаточность. АКШ может улучшить качество жизни пациентов и увеличить их продолжительность жизни.
Перед проведением операции врач проведет обследование пациента, включающее физическое обследование, электрокардиограмму, эхокардиографию и ангиографию. Эти тесты помогут определить степень поражения артерий сердца и выбрать наиболее эффективный метод лечения.
Операция АКШ обычно рекомендуется пациентам, которым не помогают лекарственные методы лечения или у которых есть высокий риск осложнений. Показания для операции могут различаться в зависимости от индивидуальных особенностей пациента и его состояния.
Во время операции врач делает небольшие разрезы в грудной клетке и подключает искусственный шунт или использует сосуд из другой части тела пациента для создания обходного пути вокруг заблокированных артерий. После этого шунт подключается к аорте и затем к месту переднего края нижней части сердца.
После операции пациенту требуется наблюдение в больнице, чтобы контролировать его состояние и препятствовать возможным осложнениям. Реабилитация после операции включает в себя физическую терапию, соблюдение диеты и лекарственную поддержку.
В общем, аортокоронарное шунтирование проводится у пациентов с серьезными поражениями артерий сердца и показывает хорошие результаты в борьбе с осложнениями и улучшении их качества жизни.
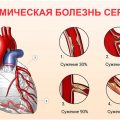
Ангина и ишемическая болезнь сердца
Ангина является одним из основных симптомов ишемической болезни сердца (ИБС) и возникает в результате недостаточного поступления кислорода к сердечной мышце. Основные симптомы ангины включают ощущение давления, сжатия или жжения в груди, которое может распространяться на руки, плечи, шею, челюсть или спину. Возможны также одышка, тошнота, головокружение и потеря сознания.
Ишемическая болезнь сердца проявляется в результате постепенного сужения или блокировки артерий, по которым проходит кровь к сердцу. Это приводит к недостаточному поступлению кислорода к сердечной мышце и может вызывать ангину или сердечный приступ. Если артерия полностью заблокирована, это может привести к инфаркту миокарда.
Факторы риска
- Курение;
- Высокое артериальное давление;
- Сахарный диабет;
- Высокий уровень холестерина в крови;
- Ожирение;
- Сидячий образ жизни;
- Семейный анамнез наличия ИБС;
- Половой гормон (у мужчин риск развития ИБС выше до появления менопаузы у женщин);
- Возраст (риск увеличивается после 45 лет у мужчин и после 55 лет у женщин).
Лечение
Лечение ангины и ишемической болезни сердца должно быть комплексным и включать медикаментозную терапию, изменение образа жизни (например, отказ от курения и регулярная физическая активность) и, в некоторых случаях, хирургическое вмешательство.
Медикаментозная терапия включает применение препаратов, которые снижают нагрузку на сердце, расширяют сосуды или предотвращают образование тромбов. Они также помогают контролировать симптомы ангины и предотвращают прогрессирование ишемической болезни сердца.
Хирургическое лечение может включать аортокоронарное шунтирование (подключение отводящего сосуда, обходящего суженную или заблокированную артерию, непосредственно к аорте) или восстановление нормального кровотока через пластику артерии. Эти процедуры помогают улучшить кровоснабжение сердца и уменьшить риск сердечного приступа или инфаркта миокарда.
Однако самое важное в лечении ангины и ишемической болезни сердца — это предотвращение развития этих заболеваний. Предупреждение возможных факторов риска, здоровое питание, физическая активность и регулярные медицинские осмотры помогут уменьшить вероятность их возникновения.
Неподатливость к медикаментозному лечению
Некоторым пациентам с коронарной болезнью сердца или стенокардией может быть назначено аортокоронарное шунтирование (АКШ) в случае, когда медикаментозное лечение не дает достаточного эффекта. Неподатливость к медикаментозному лечению может быть связана с неэффективностью препаратов, индивидуальной реакцией организма пациента или отсутствием регрессии атеросклеротических изменений.
В таких случаях операция АКШ является эффективным методом лечения, позволяющим максимально восстановить кровоснабжение сердечной мышцы. Процедура заключается в создании анастомозов (шунтов) между аортой и пораженными коронарными артериями, обходя таким образом участки сужений или закупорки. Это позволяет повысить приток кислорода и питательных веществ к сердцу, улучшить его функциональное состояние и предотвратить развитие осложнений.
Операция проводится в операционной под местной или общей анестезией. Хирург делает разрез на грудной стенке, после чего изолирует сегменты аорты и коронарных артерий, на которые будут установлены шунты. Шунты могут быть либо взятые из других сосудов тела пациента (сосудистая аутотрансплантация), либо созданные из специальных материалов. После установки шунтов хирург закрывает грудную стенку и завершает операцию. Восстановительный период после АКШ может продолжаться несколько недель, и включает реабилитационные мероприятия и контрольное обследование.
Аортокоронарное шунтирование является эффективным методом лечения, позволяющим пациентам с неподатливостью к медикаментозному лечению вернуться к нормальной жизни и улучшить качество своего здоровья.
Множественные повреждения коронарных артерий
Множественные повреждения коронарных артерий – это состояние, при котором несколько сосудов, обеспечивающих кровоснабжение сердца, имеют заболевания или повреждения. Такое состояние является серьезной проблемой и может привести к различным осложнениям.
Причины множественных повреждений коронарных артерий:
- Склерозирующие заболевания артерий, такие как атеросклероз. Они вызывают образование бляшек на внутренней поверхности артерий, что сужает их просвет и затрудняет прохождение крови.
- Воспалительные процессы в коронарных артериях, например, артериты или эндартериты.
- Травмы грудной клетки, которые могут повредить артерии и привести к развитию рубцовых изменений.
- Аномалии развития сердца и коронарных артерий.
- Генетические предрасположенности.
Симптомы множественных повреждений коронарных артерий:
- Стенокардия – приступы жжения и давления в груди, возникающие при физической нагрузке или эмоциональном стрессе. Болевые ощущения могут распространяться на левую руку, шею, челюсть.
- Одышка и утомляемость при физической активности.
- Сердечная недостаточность – отеки ног, покраснение лица, учащенное сердцебиение, одышка в покое.
- Повышенное артериальное давление.
- Ишемия сердца – возникает из-за недостаточного кровоснабжения сердечной мышцы, что может привести к инфаркту миокарда.
Лечение множественных повреждений коронарных артерий:
Одним из основных методов лечения при множественных повреждениях коронарных артерий является аортокоронарное шунтирование, которое выполняется хирургическим путем. Во время операции на поврежденные артерии налагаются шунты – штучные трубки, которые позволяют обходить поврежденный участок артерии и восстановить нормальное кровотоке.
Аортокоронарное шунтирование является сложной и требует использования искусственной циркуляции крови. Для этой цели применяются кровообращающие аппараты. Хирург делает небольшие разрезы на грудной клетке, подключает пациента к кровообращающему аппарату, и затем создает шунты из других артерий тела – обычно это грудных или радиальных артерий.
После операции пациенту требуется реабилитационный период, включающий медикаментозное лечение, физическую реабилитацию и изменение образа жизни.
Подготовка к операции
Аортокоронарное шунтирование (АКШ) – это хирургическая процедура, во время которой создаются обходные пути для крови вокруг суженных участков коронарных артерий. Подготовка пациента к операции начинается задолго до дня назначенной процедуры.
Выявление показаний к операции
- Проводится детальное обследование пациента, включающее анализы крови и мочи, ЭКГ, эхокардиографию, коронарографию и другие методы;
- Врачи выявляют суженные участки коронарных артерий и оценивают степень их поражения;
- Операцию назначают при выраженных симптомах и признаках ишемической болезни сердца, недостаточности кровообращения и других сердечно-сосудистых заболеваниях.
Подготовка психологической
Очень важной частью подготовки к операции является психологическая подготовка пациента. Врачи и медсестры обязаны внести максимально возможный вклад в укрепление психологического состояния пациента. Они должны дать пациенту понять, что операция страшная только до того момента, пока пациент не пойдет ее делать. Всляком случае, необходимо действовать именно так. При общении с пациентом, особенно перед операцией, носители здрачей должны всеми силами стремиться укрепить веру пациента в себя, в свои силы и в врачей.
Подготовка физическая
- Пациент должен быть достаточно физически подготовлен для операции;
- Медицинская комиссия оценивает физическое состояние пациента и принимает решение о возможности проведения операции;
- В некоторых случаях требуется предварительное лечение сопутствующих заболеваний или улучшение физического состояния пациента с помощью реабилитационных мероприятий;
- Пациентам с избыточным весом может быть назначена диета для снижения веса перед операцией;
- Врачи могут назначить физические упражнения или рекомендовать занятия физической культурой для укрепления сердечно-сосудистой системы;
- Перед операцией важно соблюдать режим питания, исключить употребление алкоголя и курение.
Оценка состояния пациента
Перед проведением аортокоронарного шунтирования (АКШ) врач должен провести тщательную оценку состояния пациента. Это позволяет определить, насколько безопасна операция и какие шаги должны быть предприняты для предотвращения возможных осложнений.
Анамнез
- Кардиологический анамнез: врач интересуется предыдущими сердечными заболеваниями пациента, в том числе инфарктами, аритмией, ангиной, а также симптомами, связанными с сердцем (одышкой, болезнью, неправильным сердечным ритмом и т. д.). Это помогает определить степень поражения коронарных артерий и наличие других заболеваний сердца.
- Общий анамнез: важно установить наличие других хронических заболеваний, таких как сахарный диабет, гипертония, болезни почек и печени, поскольку они могут повлиять на ход операции и реабилитацию пациента.
- Аллергический анамнез: предыдущие аллергические реакции на препараты или материалы, используемые во время операции, могут быть опасными и требуют особого внимания.
- Лекарственный анамнез: врач уточняет, какие лекарственные препараты принимает пациент, в том числе антикоагулянты, антиагреганты и другие препараты сердечно-сосудистой системы. Некоторые из них может потребоваться отменить перед операцией.
Физическое обследование
Физическое обследование пациента включает в себя:
- Визуальный осмотр: врач оценивает состояние кожи и видимых слизистых оболочек, наличие отеков, которые могут быть связаны с сердечными проблемами.
- Пальпация: ощупывание грудной клетки и живота позволяет врачу оценить сердечный ритм, наличие симптомов сердечной недостаточности, таких как увеличение печени.
- Аускультация: слушание сердца и легких позволяет выявить шумы, аритмию, наличие затрудненного дыхания.
Инструментальные исследования
Для более точной оценки состояния пациента и характера поражения коронарных артерий выполняются следующие инструментальные исследования:
- ЭКГ: с помощью электрокардиографии записывается электрическая активность сердца. Это позволяет выявить симптомы ишемии и наличие аритмии.
- Эхокардиография: ультразвуковое исследование сердца позволяет оценить структуру и функциональное состояние сердечных клапанов, размеры и функцию желудочков сердца.
- Коронарография: рентгеновское исследование коронарных артерий, позволяющее выявить и оценить степень и место их поражения.
- Лабораторные тесты: проводятся общий анализ крови и мочи, биохимические исследования уровня холестерина, глюкозы и других показателей, которые могут быть важными при принятии решения о необходимости операции и выборе анестезии.
Оценка риска
На основе полученной информации о состоянии пациента, врач оценивает риск возникновения осложнений во время операции. Оценка риска может быть основана на различных шкалах и наборе факторов, включая возраст пациента, наличие других сердечно-сосудистых заболеваний, функциональное состояние сердца и др. Это помогает выбрать оптимальную стратегию лечения и подготовить пациента к операции.
Обследовательные методы
При подготовке пациента к операции аортокоронарного шунтирования выполняются различные обследовательные методы, которые позволяют оценить состояние сердца и сосудов, а также выявить возможные нарушения. Эти методы включают в себя:
Электрокардиография (ЭКГ)
ЭКГ является базовым методом исследования сердечной активности. Она позволяет регистрировать электрическую активность сердца и выявлять нарушения ритма, ишемии (недостаточность кровоснабжения) миокарда и другие патологии.
Эхокардиография
Эхокардиография — это ультразвуковое исследование сердца, которое позволяет оценить работу сердечных клапанов, размеры отделов сердца и стенок. Это важный метод определения степени поражения сердечно-сосудистой системы.
Компьютерная томография (КТ)
КТ позволяет получить детальные изображения сосудов и сердца с помощью рентгеновских лучей и компьютерной обработки данных. Этот метод позволяет выявить атеросклеротические тромбы и стенозы (сужения) сосудов, которые могут служить причиной ишемии.
Коронарография
Коронарография — это метод исследования сердечных сосудов через введение контрастного вещества в артерии. Он позволяет визуализировать состояние коронарных (сердечных) артерий, определить степень их поражения и место образования тромбов или атеросклеротических бляшек.
Лабораторные анализы
Кроме инструментальных методов, важно провести общий анализ крови и биохимические исследования, чтобы получить информацию о состоянии организма, функции почек и других важных показателей.
Все эти обследовательные методы позволяют врачам получить полное представление о состоянии сердца и сосудов пациента перед проведением операции аортокоронарного шунтирования.
Подготовка пациента к операционному вмешательству
Аортокоронарное шунтирование (АКШ) – это хирургическая операция, которая выполняется для восстановления нормального кровотока в сердце. Перед проведением операции требуется провести подготовку пациента, которая включает следующие этапы:
Оценка пациента
Перед операцией врач проводит полное обследование пациента, включая сбор анамнеза, физикальное обследование и проведение необходимых лабораторных и инструментальных исследований. Данные исследования помогают определить состояние здоровья пациента и принять решение о необходимости проведения операции.
Подготовка сердечно-сосудистой системы
Перед операцией пациенту могут быть назначены лекарственные препараты, которые помогут улучшить работу сердца и кровообращение. Также может потребоваться проведение дополнительных процедур, таких как кардиоэкстракорпоральное обогащение крови кислородом или парциальное декомпрессию аорты.
Подготовка пациента к операционному столу
Перед операцией пациента готовят к хирургическому вмешательству. К пациенту прикрепляют электроды для контроля сердечного ритма, а также проводят внутривенную катетеризацию для введения лекарственных препаратов и жидкостей.
Подготовка пациента к анестезии
Перед операцией пациенту проводят общую наркозную индукцию. Для этого пациенту вводят лекарственные препараты, которые обеспечивают потерю сознания и анальгезию. Врач-анестезиолог следит за состоянием пациента во время всей операции.
Психологическая подготовка пациента
Операция на сердце является серьезным медицинским вмешательством, которое может вызывать стресс у пациента. Поэтому перед операцией важно провести психологическую подготовку, которая включает беседу с пациентом и предоставление информации о процедуре. Важно поддерживать пациента и снимать его волнение.
Все эти этапы подготовки пациента позволяют снизить риски операции и достичь наилучших результатов. Каждая операция требует индивидуального подхода и оценки состояния пациента, поэтому подготовка может варьироваться в зависимости от конкретной ситуации.
Ход операции аортокоронарного шунтирования
Аортокоронарное шунтирование – это хирургическая операция, направленная на устранение узких участков коронарных артерий (кровоснабжающих сердце) путем создания нового пути обхода в виде шунта, который обеспечивает нормальное кровоснабжение миокарда.
Ход операции аортокоронарного шунтирования обычно следующий:
- Пациент подвергается общей анестезии, после чего ему делается разрез грудины в вертикальном направлении.
- С помощью специальных инструментов хирург раздвигает грудину и раскрывает доступ к сердцу.
- Сердце останавливается с помощью гипотермического кардиоплегического раствора, что позволяет провести операцию без движения сердца.
- Ткань, называемая кондуитом, берется из другой части тела пациента, например, снимается с внутренней поверхности грудной кости или берется из ноги.
- Кондуит сшивается одним концом с аортой и другим концом с коронарной артерией, обходя узкое место и восстанавливая нормальный кровоток.
- Если необходимо обойти несколько коронарных артерий, проводится несколько шунтов. Их количество зависит от состояния сердца.
- После завершения операции шунты проверяют на отсутствие утечек и уверяются в их пропускной способности.
- Хирург закрывает грудину и швами ушивает рану.
- Восстанавливается работа сердца, и пациента перемещают в реанимационное отделение для дальнейшего наблюдения и восстановления.
В зависимости от сложности случая и общего состояния пациента, операция может занять от 3 до 6 часов. После операции, пациенту требуется реабилитационный период, включающий физическую активность, лекарственную терапию и контроль над диетой.
Важно отметить, что аортокоронарное шунтирование является серьезной операцией, и ее проведение должно быть решено врачом на основе необходимости восстановления нормального кровотока в сердце и облегчения симптомов ишемии сердца.
Вопрос-ответ:
Как проходит операция аортокоронарного шунтирования?
Операция аортокоронарного шунтирования является классической хирургической процедурой, при которой создаются обходные пути для крови вокруг заблокированных коронарных артерий. Операция проводится под общим наркозом, хирург делает небольшие надрезы в грудной клетке, затем обходные шунты (обычно сделанные из вен, взятых из ноги или груди) подшиваются к аорте и обходят заболевшие артерии. После этого грудная клетка закрывается и пациент переводится на реанимацию.
Для чего делается операция аортокоронарного шунтирования?
Операция аортокоронарного шунтирования проводится для восстановления нормального кровотока к сердцу при заболевании коронарных артерий, таких как атеросклероз или стеноз (сужение). Шунтирование позволяет обойти заболевшие участки артерий и восстановить достаточное кровоснабжение сердца.
Как долго длится операция аортокоронарного шунтирования?
Продолжительность операции аортокоронарного шунтирования зависит от сложности случая, обычно это занимает от 3 до 6 часов.
Какие возможные осложнения могут возникнуть после операции аортокоронарного шунтирования?
После операции аортокоронарного шунтирования возможны следующие осложнения: инфекции, кровотечения, грыжа раны, тромбоз, перемещение шунтов и другие. Однако современные методы и технологии позволяют снизить риск осложнений до минимума.
Как долго требуется для восстановления после операции аортокоронарного шунтирования?
Восстановление после операции аортокоронарного шунтирования требует обычно несколько недель. Пациентам рекомендуется соблюдать правильное питание, физическую активность в соответствии с указаниями врача и принимать рекомендуемые лекарства. Полное восстановление может занять несколько месяцев.