Кардиомиопатия – это сердечное заболевание, которое характеризуется изменениями в структуре мышцы сердца. Это заболевание может иметь различные причины и проявляться разными симптомами. Кардиомиопатия может быть генетической или приобретенной в результате других заболеваний или факторов.
Основные причины кардиомиопатии включают генетическую предрасположенность, врожденные пороки сердца, артериальную гипертонию, аутоиммунные заболевания, инфекции, нарушение обмена веществ, хронические заболевания органов и систем организма. В некоторых случаях причина кардиомиопатии может оставаться неизвестной.
Симптомы кардиомиопатии могут быть разнообразными и зависят от типа и стадии заболевания. Общими симптомами могут быть усталость, одышка, отеки, покалывание или боль в груди, нарушение сердечного ритма. В некоторых случаях кардиомиопатия может протекать бессимптомно и обнаруживаться лишь в ходе обследования.
Лечение кардиомиопатии направлено на устранение или купирование симптомов, предотвращение осложнений и улучшение качества жизни пациента. Оно может включать прием лекарств, соблюдение диеты, физическую активность, прохождение реабилитационных программ и, в некоторых случаях, оперативное вмешательство.
Обратитесь к врачу, если у Вас есть подозрение на наличие кардиомиопатии или у Вас есть какие-либо сердечные симптомы. Только профессионал сможет провести необходимые исследования, поставить диагноз и предложить оптимальное лечение.
Причины кардиомиопатии:
1. Генетические факторы:
- Наследственные мутации, которые влияют на структуру или функционирование сердца;
- Семейная идиопатическая дилатационная кардиомиопатия (СИДК) — наследственное заболевание, характеризующееся расширением желудочков сердца;
- Митохондриальные мутации и нарушения, которые затрагивают энергетический метаболизм сердца.
2. Инфекции:
- Вирусы, такие как коксакиевирус, герпесвирус и ВИЧ, могут вызывать воспаление сердечной мышцы и приводить к кардиомиопатии;
- Бактериальные инфекции, включая ревматическую лихорадку и инфективный эндокардит, могут также вызывать сердечные проблемы.
3. Аутоиммунные заболевания:
- Воспалительные заболевания, такие как ревматоидный артрит и системная красная волчанка, могут повлиять на сердце и вызывать кардиомиопатию;
- Аутоиммунный миокардит — воспаление сердечной мышцы, вызванное аутоиммунным ответом организма.
4. Химические вещества и лекарства:
- Некоторые противораковые препараты и радиационная терапия могут повредить сердце и привести к развитию кардиомиопатии;
- Многие лекарства, включая антибиотики, антиэпилептические препараты и лекарства для лечения высокого кровяного давления, могут вызывать негативные эффекты на сердце.
5. Хронические заболевания и другие факторы:
- Артериальная гипертензия (гипертония) — продолжительное повышение артериального давления истощает сердце и может привести к кардиомиопатии;
- Сахарный диабет — неуправляемое состояние сахарного диабета может вызывать повреждение сердца и развитие кардиомиопатии;
- Алкоголизм и наркомания — злоупотребление алкоголем и наркотиками могут привести к нарушению работы сердца и кардиомиопатии;
- Жирное и неправильное питание, ожирение, стресс, недостаток физической активности и другие неблагоприятные факторы также могут способствовать развитию кардиомиопатии.
Генетические факторы:
Кардиомиопатия может быть вызвана генетическими мутациями, которые влияют на структуру и функцию сердца. Эти мутации могут быть наследственными или возникать в результате новых мутаций.
Наследственные формы кардиомиопатии могут передаваться от родителей детям. В некоторых случаях, если один из родителей является носителем генетической мутации, есть шанс наследовать кардиомиопатию. Однако, даже если у одного из родителей есть мутация, это не означает, что дети обязательно унаследуют кардиомиопатию.
Эти генетические мутации могут затрагивать различные гены, которые контролируют функцию сердца. Например, мутации в генах, ответственных за сократительные белки сердечной мышцы, могут вызывать гипертрофическую кардиомиопатию. Мутации в генах, контролирующих эластин или коллаген — структурные белки сердца, могут привести к рассеянной или рестриктивной кардиомиопатии.
Генетические тесты могут быть проведены для обнаружения наличия мутаций, связанных с кардиомиопатией. Это может помочь в диагностике и планировании лечения.
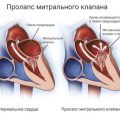
Врожденные аномалии сердца:
Врожденные аномалии сердца — это структурные или функциональные нарушения развития сердечно-сосудистой системы, которые возникают в процессе эмбрионального развития. Эти аномалии могут включать в себя изменения в структуре клапанов, стенок сердца или сосудов.
Проявления врожденных аномалий сердца могут быть разнообразными. Некоторые аномалии могут быть незаметны и не вызывать никаких симптомов, в то время как другие могут быть серьезными и требовать немедленного лечения.
Некоторые из наиболее распространенных врожденных аномалий сердца включают:
- Дефекты межжелудочковой перегородки (ДМЖП) — это отверстия в перегородке между левым и правым желудочками сердца;
- Дефекты межпредсердной перегородки (ДМПП) — это отверстия в перегородке между левым и правым предсердиями;
- Аортальный стеноз — сужение аортального клапана, который регулирует кровоток из левого желудочка в аорту;
- Патентованное артериальное протоко — это открытый канал между аортой и легочной артерией, который должен закрыться после рождения;
- Транспозиция больших сосудов — это обмен местами аорты и легочного ствола, что приводит к неправильному кровотоку;
- Тетрада Фалло — это сочетание нескольких врожденных аномалий, включающих дефект межжелудочковой перегородки, сужение аортального отверстия, смещение аорты и увеличение правого желудочка сердца.
Лечение врожденных аномалий сердца может включать медикаментозную терапию, хирургическое вмешательство или процедуры катетеризации. Результаты лечения зависят от типа и тяжести аномалии, а также от возраста пациента.
Важно распознавать и лечить врожденные аномалии сердца как можно раньше для предотвращения серьезных осложнений и улучшения качества жизни пациента.
Приобретенные причины:
Кардиомиопатия может быть вызвана различными приобретенными факторами. Вот некоторые из них:
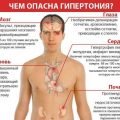
- Артериальная гипертония: Постоянное повышение артериального давления может привести к нарушениям функционирования сердца и прогрессированию кардиомиопатии.
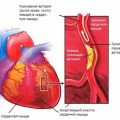
- Ишемическая болезнь сердца: Ограниченный приток крови к сердцу из-за заболевания коронарных артерий может привести к повреждению мышцы сердца и развитию кардиомиопатии.
- Заболевания клапанов сердца: Дефекты или повреждения клапанов сердца могут вызывать изменения в нагрузке на сердце и приводить к возникновению кардиомиопатии.
- Эндокринные заболевания: Тиреотоксикоз, проблемы с щитовидной железой и другие эндокринные нарушения могут вызывать изменения в работе сердца и способствовать развитию кардиомиопатии.
- Алкоголизм: Длительное и чрезмерное употребление алкоголя может оказывать токсическое воздействие на миокард и вызывать кардиомиопатию.
- Вирусные инфекции: Некоторые вирусы, такие как вирус гриппа или вирус простого герпеса, могут непосредственно повредить мышцу сердца и вызвать развитие кардиомиопатии.
Это лишь некоторые из возможных приобретенных причин кардиомиопатии. Обратитесь к врачу для получения более подробной информации и диагностики вашего конкретного случая.
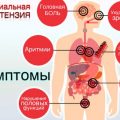
Симптомы кардиомиопатии:
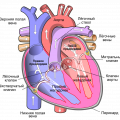
Кардиомиопатия — это сердечное заболевание, характеризующееся структурными и функциональными нарушениями миокарда. Симптомы кардиомиопатии могут различаться в зависимости от типа и стадии заболевания.
- Слабость и утомляемость: пациенты с кардиомиопатией могут чувствовать постоянную усталость и слабость даже при небольшом физическом напряжении. Это связано с нарушением сократимости сердца и недостаточностью кровеносной системы.
- Одышка: одышка — это один из наиболее характерных симптомов кардиомиопатии. Она может проявляться как при физической нагрузке, так и в состоянии покоя. Одышка возникает из-за застойного отека легких и недостаточности сердца в перекачке крови.
- Синюшность кожи и слизистых оболочек: из-за недостаточной оксигенации организма, пациенты с кардиомиопатией могут иметь цианоз — голубоватый оттенок кожи и слизистых оболочек.
- Отеки: кардиомиопатия часто сопровождается появлением отеков — набуханиями и утолщением тканей. Отеки могут возникать в нижних конечностях, животе и других областях тела. Это связано с нарушением выведения жидкости из организма.
- Повышенное сердцебиение и аритмия: при кардиомиопатии может возникать сердцебиение — быстрый и несбалансированный ритм сердца. Это связано с нарушением проведения импульсов в сердце.
Если у вас есть подозрения на наличие кардиомиопатии или вы наблюдаете подобные симптомы, обязательно проконсультируйтесь с врачом для диагностики и назначения лечения.
Утомляемость и слабость:
Утомляемость и слабость являются одними из основных симптомов кардиомиопатии. В связи с нарушением функции сердца, организм не получает достаточное количество кислорода и питательных веществ, необходимых для нормального функционирования. Это приводит к ощущению постоянной усталости и слабости, даже при незначительных физических нагрузках.
Утомляемость и слабость могут проявляться как физически, так и психологически. Пациенты могут испытывать задержку мыслей, ухудшение памяти, затруднение концентрации внимания. Они часто чувствуют сонливость и неспособность продолжать свои обычные дела и занятия. Эти симптомы могут значительно ограничивать качество жизни и способность выполнять повседневные задачи.
Кроме того, утомляемость и слабость могут быть результатом сниженного кровотока в мышцах из-за нарушенной функции сердца. Это приводит к ухудшению физической выносливости и быстрой утомляемости при физических нагрузках, таких как ходьба или подъем по лестнице.
Лечение утомляемости и слабости при кардиомиопатии включает комплексный подход. Врач может назначить лекарственные препараты, направленные на восстановление сердечной функции и улучшение кровотока. Также рекомендуется соблюдать режим дня, включающий достаточный отдых и физическую активность, адаптированную к состоянию пациента. Важно также обратить внимание на питание, исключить из рациона продукты, способствующие ухудшению сердечной функции, и при необходимости скорректировать вес.
Следует учитывать, что каждый случай кардиомиопатии уникален, и лечение должно быть индивидуальным в зависимости от степени повреждения сердца и характеристик пациента. Поэтому важно обратиться к врачу для получения профессиональной консультации и назначения оптимального плана лечения.
Одышка:
Одышка является одним из наиболее характерных симптомов кардиомиопатии. Она возникает из-за нарушения работы сердца, что приводит к
недостаточному кровоснабжению тканей организма и нарушению обмена газов в легких.
Одышка при кардиомиопатии может проявляться как умеренной степени, например, в виде чувства нехватки воздуха при физической нагрузке или
быстрой ходьбе, так и в тяжелой форме, когда пациенту трудно даже подняться с постели или занимать горизонтальное положение.
В случае кардиомиопатии, одышка может усиливаться при лежании и ночью, что называется ортопноэй. Пациенту трудно дышать, что заставляет
его сначала сидеть на кровати, а затем подниматься. Также одышка при кардиомиопатии может сопровождаться сухим кашлем и покраснением лица.
Одышка в случае кардиомиопатии возникает из-за снижения сократимости сердечной мышцы, ухудшения кровообращения и повышенной нагрузки на
сердце. Как следствие, организма становится недостаточно кислорода, и это приводит к одышке.
Лечение одышки при кардиомиопатии направлено на уменьшение нагрузки на сердце и улучшение его работы. Врач может назначить медикаментозное
лечение, в том числе диуретики, которые помогают уменьшить отеки и улучшить дыхание. Также может быть назначена терапия с целью
улучшения сократимости сердца и уменьшения одышки.
В зависимости от степени тяжести состояния и симптоматики, может потребоваться хирургическое вмешательство, такое как трансплантация
сердца или имплантация искусственного сердечного клапана.
Важно отметить, что самолечение или игнорирование симптомов одышки при кардиомиопатии может привести к ухудшению состояния и развитию
осложнений, поэтому в случае появления симптомов всегда следует обратиться к врачу.
Отеки:
Отеки являются одним из симптомов кардиомиопатии, что означает, что сердце не может эффективно сжиматься и откачивать кровь.
При наличии кардиомиопатии отеки обычно развиваются в нижних конечностях, таких как ноги и лодыжки, поскольку они находятся наиболее далеко от сердца и испытывают наибольшее давление. Однако отеки также могут возникать в других частях тела, включая живот, кисти рук и лицо.
Отеки могут быть связаны с задержкой жидкости в организме и ухудшением кровообращения. Из-за сердечной недостаточности сердце не способно эффективно откачивать кровь, что приводит к задержке жидкости в тканях.
Лечение отеков, вызванных кардиомиопатией, направлено на снижение нагрузки на сердце и улучшение его функции. Врач может назначить диуретики для удаления излишней жидкости из тела, а также рекомендовать изменение образа жизни, включая увеличение физической активности, снижение употребления соли и контроль веса.
В некоторых случаях может потребоваться хирургическое вмешательство, такое как трансплантация сердца или установка кардиостимулятора.
Вопрос-ответ:
Что такое кардиомиопатия?
Кардиомиопатия — это заболевание сердца, которое характеризуется повреждением структуры и функций сердечной мышцы.
Каковы причины развития кардиомиопатии?
Причины развития кардиомиопатии могут быть различными, включая генетические нарушения, алкогольное или наркотическое отравление, инфекционные заболевания, а также другие сердечные заболевания.
Какие симптомы сопровождают кардиомиопатию?
Симптомы кардиомиопатии могут быть разнообразными и включать утомляемость, одышку, отеки ног, сердцебиение, головокружение, потерю сознания и другие.
Как диагностируется кардиомиопатия?
Диагностика кардиомиопатии включает в себя физикальное обследование, анализы крови и мочи, электрокардиограмму, эхокардиограмму, Х-лучевое исследование, компьютерную или магнитно-резонансную томографию, биопсию сердца и другие методы.
Как лечится кардиомиопатия?
Лечение кардиомиопатии может включать прием медикаментов, изменение образа жизни, проведение операции, имплантацию кардиоиостимулятора или дефибриллятора, трансплантацию сердца и другие методы в зависимости от конкретной ситуации.