Артериальная гипертензия, или повышенное артериальное давление, является одним из наиболее распространенных заболеваний среди населения. Она является серьезной проблемой общественного здравоохранения, так как повышает риск развития сердечно-сосудистых заболеваний, инсульта и других осложнений. Поэтому важно своевременно диагностировать артериальную гипертензию и провести дифференциальный анализ симптомов.
Диагностика артериальной гипертензии основывается на измерении артериального давления. Причем, диагноз ставится только после нескольких повторных измерений на различных по времени приемах. Стандартные показатели артериального давления составляют 120 мм ртутного столба (мм рт.ст.) для систолического давления и 80 мм рт.ст. для диастолического давления. Определение артериальной гипертензии производится, если артериальное давление повторно повышено выше 140/90 мм рт.ст.
Важно отметить, что артериальная гипертензия может быть как самостоятельным заболеванием, так и симптомом основного заболевания. Поэтому при диагностике необходимо провести дифференциальный анализ симптомов, чтобы выявить и устранить основную причину повышенного артериального давления.
При дифференциальном анализе симптомов артериальной гипертензии, также важно учесть возможные причины, такие как нарушения работы щитовидной железы, почечные заболевания, нарушения обмена веществ и другие. Для этого проводят лабораторные исследования, такие как общий анализ крови и мочи, биохимический анализ крови, а также ультразвуковое исследование почек и допплерография.
В заключение, диагностика артериальной гипертензии и проведение дифференциального анализа симптомов являются важными шагами для выявления и корректировки причин повышенного артериального давления. Только благодаря своевременной диагностике и правильному анализу можно предотвратить возможные осложнения и улучшить качество жизни людей, страдающих артериальной гипертензией.
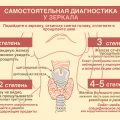
Как определить артериальную гипертензию и провести анализ симптомов
Артериальная гипертензия является одним из самых распространенных заболеваний сосудов и сердца. В связи с этим, важно знать, как правильно диагностировать ее и провести дифференциальный анализ симптомов.
Вот несколько шагов, которые помогут в определении артериальной гипертензии:
- Измерение артериального давления. Для этого можно использовать тонометр. Обычно гипертонию диагностируют, если артериальное давление составляет 140/90 мм ртутного столба и выше.
- Оценка симптомов. Артериальная гипертензия может проявляться различными симптомами, включая головную боль, головокружение, одышку, сердцебиение и редкие случаи — кровохарканье или нарушение зрения. Если у вас постоянно возникают такие симптомы, обратитесь к врачу для диагностики.
- Сбор анамнеза. Врач может задать вам ряд вопросов о семейном анамнезе и медицинской истории. Это поможет определить, есть ли у вас предрасположенность к артериальной гипертензии.
- Обследование органов-мишеней. Гипертония может повлиять на различные органы, включая сердце, почки, глаза и сосуды. Врач может назначить дополнительные исследования, такие как УЗИ сердца, рентген грудной клетки, ЭКГ и др., чтобы проверить состояние этих органов.
Проведение дифференциального анализа симптомов поможет определить, отличается ли артериальная гипертензия от других заболеваний. Некоторые заболевания могут имитировать симптомы гипертонии, включая психоэмоциональный стресс, гормональные нарушения и некоторые лекарственные препараты.
Для проведения дифференциального диагноза могут потребоваться следующие шаги:
- Исключение других возможных причин симптомов. Врач может назначить дополнительные исследования, чтобы выявить наличие других заболеваний, которые могут имитировать гипертонию.
- Мониторирование давления в течение длительного времени. В данном случае, врач может предложить использовать амбулаторное мониторирование артериального давления, чтобы отслеживать его изменения в течение 24 часов. Это поможет дифференцировать гипертонию от временного повышения давления, которое может быть вызвано стрессом или физической активностью.
- Консультация со специалистами. Врач может советоваться с другими специалистами, такими как эндокринолог, кардиолог или нефролог, чтобы исключить другие заболевания и подтвердить диагноз.
- Оценка эффективности лечения. Если вам уже диагностировали артериальную гипертензию, но вы по-прежнему испытываете симптомы или ваше артериальное давление не контролируется лекарствами, врач может провести анализ эффективности лечения и принять решение о необходимости его коррекции.
Обратите внимание, что определение артериальной гипертензии и проведение дифференциального анализа симптомов являются сложными процессами. Рекомендуется обратиться к квалифицированному врачу для точной диагностики и назначения комплексного лечения.
Как диагностировать артериальную гипертензию
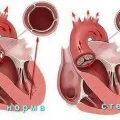
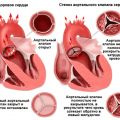
Артериальная гипертензия (АГ) – это хроническое заболевание, характеризующееся устойчивым увеличением артериального давления. Без своевременной диагностики и лечения АГ может привести к развитию серьезных осложнений, включая инфаркт миокарда, инсульт и повреждение органов-мишеней.
Для диагностики АГ проводятся следующие исследования:
- Измерение артериального давления (АД) с использованием специального тонометра. При диагностике АГ обычно измеряется давление на верхних конечностях, но иногда может потребоваться и измерение на нижних конечностях.
- Сбор анамнеза – специалист задает вопросы о наличии симптомов, причинах обращения и других факторах, которые могут влиять на артериальное давление.
- Лабораторные исследования – проводятся для оценки общего состояния пациента и выявления возможных причин АГ. Это может включать общий анализ крови, биохимический анализ, анализ мочи и другие исследования.
- Электрокардиограмма (ЭКГ) – позволяет оценить состояние сердца и выявить возможные нарушения.
- Мониторирование артериального давления на протяжении 24 часов – позволяет более точно оценить артериальное давление в разное время суток и при различных физических нагрузках.
- УЗИ органов брюшной полости и почек – проводится для исключения возможных органических причин АГ.
После проведения всех необходимых исследований, врач может установить диагноз артериальной гипертензии и начать назначать соответствующее лечение. Важно помнить, что самостоятельная диагностика и лечение АГ недопустимы, и необходимо обратиться к врачу для получения квалифицированной помощи.
Измерение артериального давления
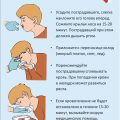
Измерение артериального давления является важной процедурой для диагностики артериальной гипертензии. Оно позволяет определить степень повышения давления, а также выявить его симптомы и возможные причины. Для измерения артериального давления используется специальное медицинское устройство — тонометр.
Существуют два основных способа измерения артериального давления:
- Непрямой метод. Данный метод основан на принципе Короткова и включает использование стетоскопа и манжеты. Манжета накладывается на плечо пациента и накачивается до определенного давления, после чего постепенно снижается. Врач прослушивает с помощью стетоскопа пульсацию в районе локтевой ямки и определяет звуки Короткова, которые появляются и исчезают при определенных значениях давления. Первое сердцебиение, при котором появляется звук, соответствует значению верхнего (систолического) давления, а последнее исчезание звука — значению нижнего (диастолического) давления.
- Прямой метод. Данный метод используется реже и требует более сложного оборудования. Он заключается в непосредственной катетеризации артерии для измерения давления при помощи датчика. Прямой метод наиболее точен и позволяет получить подробные данные, однако он является более инвазивным и может быть связан с рисками и осложнениями.
При измерении артериального давления необходимо соблюдать определенные рекомендации:
- Пациент должен быть в покое минимум 5 минут перед измерением.
- Манжета должна быть правильно размещена на плече и надежно закреплена.
- При проведении непрямого метода измерения необходимо учесть пульсации и звуки Короткова.
- Измерение должно проводиться несколько раз с интервалом в несколько минут для получения более точных результатов.
Полученные значения артериального давления, при условии соблюдения всех рекомендаций, позволяют провести дифференциальный анализ симптомов, сопутствующих высокому давлению, и установить диагноз артериальной гипертензии. Для более точного диагноза и оценки состояния пациента может потребоваться дополнительная диагностическая процедура, такая как электрокардиография (ЭКГ) или ультразвуковое исследование сердца.
Оценка рисковых факторов
Артериальная гипертензия является одним из самых распространенных заболеваний среди населения и является причиной серьезных осложнений, таких как инсульт, инфаркт миокарда и почечная недостаточность. Для своевременной диагностики и предотвращения развития этих осложнений важно провести оценку рисковых факторов.
Рисковые факторы для развития артериальной гипертензии включают:
- Семейная история заболевания: если у ближайших родственников была диагностирована артериальная гипертензия, увеличивается вероятность ее развития и у данного пациента.
- Возраст: увеличение возраста связано с увеличением риска развития артериальной гипертензии.
- Половой признак: мужчины обычно имеют более высокий риск развития артериальной гипертензии, особенно после 45 лет.
- Раса: представители определенных расовых групп, таких как афроамериканцы, имеют повышенный риск развития артериальной гипертензии.
- Уровень физической активности: недостаточная физическая активность может способствовать развитию артериальной гипертензии.
- Питание: употребление большого количества соли, насыщенных жиров и пищи с высоким содержанием холестерина, а также недостаточное потребление фруктов, овощей и зелени может увеличить риск развития артериальной гипертензии.
- Избыточный вес: ожирение или избыточный вес связаны с увеличенным риском развития артериальной гипертензии.
- Уровень стресса: постоянный стресс может повысить артериальное давление и способствовать развитию гипертензии.
- Злоупотребление алкоголем: употребление большого количества алкоголя может увеличить риск развития артериальной гипертензии.
Оценка и контроль рисковых факторов являются важными шагами в диагностике и лечении артериальной гипертензии, поскольку позволяют предотвращать развитие серьезных осложнений.
Лабораторная диагностика исключения
Для выявления артериальной гипертензии и исключения других возможных причин повышенного артериального давления пациентам назначается лабораторная диагностика. Она позволяет оценить функциональное состояние органов и систем, а также выявить скрытые заболевания и патологические процессы.
Основными лабораторными методами диагностики артериальной гипертензии являются:
- Общий анализ крови: проводится для оценки качественного и количественного состава крови. При артериальной гипертензии может наблюдаться увеличение уровня гемоглобина и эритроцитов, что говорит о возможном развитии полицитемии.
- Биохимический анализ крови: позволяет оценить функциональное состояние органов и систем, включая почки, печень и сердце. Обычно проводится определение уровня глюкозы, мочевины, креатинина, электролитов, липидов и других показателей.
- Мочевой анализ: используется для оценки функции почек и выявления наличия белка, глюкозы, крови и других аномалий.
- Электрокардиография (ЭКГ): позволяет оценить электрическую активность сердца, выявить наличие аритмий, ишемии и других патологий. ЭКГ является одним из основных методов диагностики артериальной гипертензии и ее осложнений.
- Ультразвуковое исследование (УЗИ) органов брюшной полости: позволяет оценить состояние почек, печени, желчного пузыря и других органов. УЗИ широко используется при дифференциальном диагнозе артериальной гипертензии.
Для комплексной оценки состояния пациента может потребоваться проведение и других лабораторных и инструментальных исследований, включая гормональные исследования, магнитно-резонансную томографию (МРТ) и другие методы. Все эти методы помогают исключить другие заболевания, имеющие схожие симптомы с артериальной гипертензией, а также выявить возможные осложнения и сопутствующие патологии.
Как провести дифференциальный анализ симптомов
Дифференциальный анализ симптомов является важной частью диагностики артериальной гипертензии. Этот анализ позволяет отличить гипертензию от других заболеваний и определить возможные причины ее возникновения.
При дифференциальном анализе необходимо учитывать следующие факторы:
- Возраст: артериальная гипертензия чаще встречается у пожилых людей, но может возникать и у молодых. Поэтому необходимо определить, к какой возрастной группе относится пациент.
- Симптомы: гипертония сопровождается такими симптомами, как головная боль, головокружение, шум в ушах, сердцебиение и др. Однако эти же симптомы могут быть характерны и для других заболеваний, поэтому их необходимо уточнить и сравнить.
- Сопутствующие заболевания: у пациентов с артериальной гипертензией часто наблюдаются другие заболевания, такие как диабет, ожирение, заболевания сердца и сосудов. Их наличие также может помочь в дифференциальном диагнозе.
- Исследования: проведение различных лабораторных и инструментальных исследований может помочь установить диагноз. Например, измерение артериального давления, анализ крови на содержание холестерина и глюкозы, электрокардиограмма и др.
Для проведения дифференциального анализа симптомов необходим опыт и знание основных признаков артериальной гипертензии. Важно также учитывать индивидуальные особенности каждого пациента и консультироваться с квалифицированным специалистом.
Важность исключения прочих заболеваний
Диагностика артериальной гипертензии (АГ) является сложным и многогранным процессом. Поскольку повышенное артериальное давление может быть вызвано различными причинами, важно провести дифференциальный диагноз и исключить другие заболевания, которые могут имитировать симптомы АГ.
Существует несколько причин, по которым исключение прочих заболеваний имеет важное значение при диагностике АГ:
- Имитация симптомов АГ: Некоторые заболевания, такие как феохромоцитома (гормонально-активная опухоль надпочечников), могут имитировать симптомы АГ, такие как повышенное давление, головные боли и сердцебиение. Для правильной диагностики необходимо исключить наличие других заболеваний, которые могут привести к появлению аналогичных симптомов.
- Выбор оптимального лечения: Некоторые формы АГ требуют специфического лечения, а не только коррекции артериального давления. Например, при наличии гипертонического криза, который может быть вызван не только АГ, но и другими состояниями, требуется не только снижение давления, но и лечение основной причины. Поэтому важно исключить прочие заболевания, чтобы назначить соответствующее лечение.
- Снижение риска осложнений: АГ может быть симптомом других серьезных заболеваний, таких как хроническая почечная недостаточность или сердечная недостаточность. Раннее распознавание и лечение этих заболеваний может снизить риск развития осложнений и улучшить прогноз для пациента.
Для исключения прочих заболеваний при диагностике АГ может потребоваться выполнение различных дополнительных исследований, таких как анализы крови, УЗИ органов брюшной полости, эхокардиография и другие. Важно помнить, что дифференциальный диагноз АГ требует комплексного подхода и обширных познаний в медицине, поэтому самостоятельная диагностика исключительно на основе симптомов недостаточна.
Обязательные методы обследования
Для диагностики артериальной гипертензии и проведения дифференциального анализа симптомов необходимо использовать следующие методы обследования:
-
Анамнез: важным этапом является сбор анамнеза у пациента, включающий вопросы о наличии симптомов и характере их проявления, а также о возможных факторах риска, таких как наследственность, курение, злоупотребление алкоголем и др.
-
Измерение артериального давления: является основным методом для диагностики артериальной гипертензии. Для этого используется специальный прибор — тонометр. Измерение проводится на обоих верхних конечностях пациента в состоянии покоя и повторяется в нескольких сеансах для достоверности результата.
-
Лабораторные исследования: включают общий анализ крови, биохимический анализ крови, определение уровня холестерина, глюкозы и других показателей состояния организма.
-
Электрокардиография (ЭКГ): используется для оценки работы сердца и выявления возможных аномалий в его ритме и структуре.
-
Ультразвуковое исследование (УЗИ) органов брюшной полости: помогает оценить состояние внутренних органов, таких как почки, печень, желчный пузырь и другие, которые могут быть связаны с развитием артериальной гипертензии.
-
Фонд глаза: осмотр глазного дна позволяет определить возможное поражение сосудов глаза, что является одним из симптомов артериальной гипертензии.
В зависимости от индивидуальных особенностей пациента и клинической ситуации, врач может назначать дополнительные методы исследования для более точной диагностики и принятия решения о дальнейшем лечении.
Анализ симптомов артериальной гипертензии
Артериальная гипертензия (АГ) — это хроническое состояние, характеризующееся устойчивым повышением артериального давления выше нормы. Для правильной диагностики и проведения дифференциального анализа симптомов АГ необходимо учитывать следующие факторы:
Повышенное артериальное давление
Главным симптомом артериальной гипертензии является повышенное артериальное давление. Для диагностики АГ используются определенные критерии:
- Систолическое давление (верхнее значение) выше 140 мм рт. ст.
- Диастолическое давление (нижнее значение) выше 90 мм рт. ст.
- Поторопленное (изолированное) систолическое АД — систолическое давление выше 140 мм рт. ст. при нормальном или пониженном диастолическом давлении (ниже 90 мм рт. ст.).
Симптомы повышенного артериального давления
Помимо самого повышенного артериального давления, артериальная гипертензия может проявляться следующими симптомами:
- Головная боль (особенно утром), головокружение.
- Чувство усталости и слабости.
- Повышенная потливость.
- Покраснение лица.
- Бессонница.
- Ощущение «мерцания мушек» перед глазами.
- Онемение или покалывание в пальцах рук и ног.
Сопутствующие симптомы
Для проведения дифференциального анализа симптомов АГ необходимо учитывать сопутствующие симптомы, которые могут указывать на различные причины повышенного артериального давления. Эти симптомы могут включать:
- Боль в груди и одышку, причиной которых может быть сердечная недостаточность или ишемическая болезнь сердца.
- Боль в пояснице и набухание ног, что может быть признаком хронической почечной болезни.
- Потерю веса, утомляемость и повышенное образование мочи, что может быть связано с эндокринными нарушениями и диабетом.
- Отеки и одышку, указывающие на наличие сердечной недостаточности.
- Головокружение, паралич или нарушение речи, что может быть связано с нарушением мозгового кровообращения.
Дополнительные методы диагностики
Для подтверждения или исключения артериальной гипертензии и определения ее причины могут быть назначены дополнительные методы исследования:
- Измерение артериального давления на протяжении нескольких дней.
- Лабораторные анализы крови и мочи для исключения других заболеваний.
- Электрокардиограмма для оценки работы сердца.
- Ультразвуковое исследование сердца и органов брюшной полости.
- Магнитно-резонансная ангиография для изучения состояния сосудов.
Дифференциальный анализ симптомов артериальной гипертензии помогает определить причины повышенного артериального давления и разработать эффективный план лечения. Важно обратиться к врачу-кардиологу для проведения полного медицинского обследования и получения рекомендаций по дальнейшим действиям.
Вопрос-ответ:
Какие симптомы могут свидетельствовать о наличии артериальной гипертензии?
Симптомы артериальной гипертензии могут включать головную боль, головокружение, затрудненное дыхание, сердцебиение, нарушение зрения, чувство усталости и отеки конечностей. Однако эти симптомы часто неспецифичны и могут быть связаны с другими заболеваниями. Поэтому для диагностики артериальной гипертензии необходимо провести специальные исследования.
Как проводится диагностика артериальной гипертензии?
Для диагностики артериальной гипертензии врач обычно измеряет артериальное давление пациента с использованием специального тонометра. Если давление повышено при нескольких повторных измерениях, врач проводит дальнейшее обследование, включающее измерение давления в разных позициях, изучение суточного профиля артериального давления, а также лабораторные и инструментальные исследования.