Ишемическая болезнь сердца (ИБС) является одной из наиболее распространенных сердечно-сосудистых заболеваний в мире. Она возникает в результате недостаточного поступления кислорода в сердечную мышцу из-за сужения или закупорки артерий, которые обеспечивают ее кровью.
Основным симптомом ИБС является стенокардия – ощущение дискомфорта, сжатия, тяжести или боли в области груди. Возможны также другие проявления, такие как одышка, потливость, тошнота, слабость. Симптомы могут проявляться как при физической активности, так и в покое.
Для диагностики ИБС используются различные методы, включая электрокардиографию, нагрузочные тесты, эхокардиографию, компьютерную томографию и коронарографию. По результатам исследования врач может определить степень сужения артерий и выбрать оптимальное лечение.
Лечение ИБС включает изменение образа жизни (отказ от курения, здоровое питание, регулярные физические нагрузки), прием лекарственных препаратов (например, аспирин, бета-блокаторы) и прохождение процедур восстановления кровообращения в сердце (например, стентирование или шунтирование). В некоторых случаях может потребоваться хирургическое вмешательство.
Ишемическая болезнь сердца является серьезным заболеванием, требующим комплексного лечения под наблюдением квалифицированных специалистов. Раннее обращение за медицинской помощью и правильное лечение позволяют снизить риск развития осложнений и улучшить прогноз.
Важно помнить, что ИБС является хроническим заболеванием, и его лечение требует постоянного контроля и соблюдения рекомендаций врача. При возникновении симптомов необходимо обратиться за медицинской помощью, чтобы своевременно начать лечение и избежать возможных осложнений.
Симптомы и признаки ИБС
Ишемическая болезнь сердца (ИБС) является одним из самых распространенных заболеваний сердечно-сосудистой системы и часто проявляется различными симптомами и признаками:
- Стенокардия. Проявляется ощущением жжения, давления или тяжести в груди, возникающим при физической нагрузке или эмоциональном стрессе. Часто эти ощущения распространяются на левую руку, шею, челюсть или спину.
- Одышка. При ИБС может возникать одышка, которая усиливается при физической нагрузке или в положении лежа. Это связано с недостаточностью кровоснабжения сердца и нарушением его функции.
- Утомляемость. Пациенты с ИБС могут быстро уставать даже от небольшой физической активности и испытывать общую слабость.
- Покраснение кожи. Возможен появление покраснения лица, шеи или покраснение кожи на других участках тела.
- Симптомы гипоксии. При ИБС возможна головокружение, потеря сознания, обмороки или приступы панических атак.
В некоторых случаях симптомы ИБС могут быть незаметными или слабо выраженными. Но при наличии рисковых факторов, таких как курение, диабет, повышенный уровень холестерина, семейная предрасположенность, необходимо обратиться к врачу для диагностики и лечения ИБС.
Боль в груди
Боль в груди является одним из основных симптомов ишемической болезни сердца (ИБС). Она также может быть признаком других сердечно-сосудистых заболеваний или проблем с желудком. Боль в груди при ИБС возникает из-за недостаточного кровоснабжения сердца, вызванного закупоркой артерий.
Симптомы боли в груди могут варьироваться. Некоторые люди описывают ее как ощущение давления или стеснения в груди, другие — как острую боль или жжение. Часто боль распространяется на руку, шею, челюсть, спину или желудок.
Если у вас появляется боль в груди, особенно если она сопровождается одышкой, тошнотой, рвотой, слабостью или потерей сознания, необходимо немедленно обратиться к врачу или вызвать скорую помощь.
Для диагностики причины боли в груди могут быть назначены следующие исследования:
- Электрокардиограмма (ЭКГ) — запись электрической активности сердца, которая позволяет выявить аритмии и другие изменения;
- Стресс-тестирование — проверка сердца при физической нагрузке для выявления нарушений кровоснабжения;
- Коронарография — введение контрастного вещества в артерии сердца с последующим рентгеновским исследованием;
- Эхокардиография — ультразвуковое исследование сердца для оценки его структуры и функции;
- МРТ сердца — получение изображения сердца с помощью магнитного резонанса;
- Тест на уровень холестерина — анализ крови на содержание «плохого» холестерина, который может быть связан с ИБС.
Лечение боли в груди и ИБС может включать такие методы, как:
- Изменение образа жизни — отказ от вредных привычек, здоровое питание, физическая активность;
- Принятие лекарств — антиагреганты, бета-блокаторы, нитраты и другие препараты;
- Прохождение реабилитации после инфаркта миокарда или других сердечных осложнений;
- Интервенционные процедуры — стентирование или шунтирование коронарных артерий;
- Хирургическое лечение — коронарное шунтирование.
Все вышеперечисленные методы лечения ишемической болезни сердца и боли в груди должны назначаться врачом и зависят от степени развития болезни, ее причин и сопутствующих факторов.
Одышка
Одышка является одним из самых распространенных симптомов ишемической болезни сердца (ИБС). Чувство удушья или нехватки воздуха возникает из-за нарушенного кровоснабжения сердечной мышцы и недостаточности поступления кислорода в организм.
Одышка при ишемической болезни сердца может появиться при физической нагрузке, эмоциональном стрессе, а также в покое, особенно в горизонтальном положении или ночью. Одышка может беспокоить пациента как внезапно, так и постепенно нарастать.
В случае ишемической болезни сердца одышка может быть сопровождена следующими симптомами:
- Боль в груди, которая может быть описана как давление, сжатие или жжение;
- Ощущение нестабильности или слабости;
- Тахикардия (ускорение сердечного ритма);
- Головокружение или потеря сознания;
- Отеки ног и/или легкий;
Одышка при ишемической болезни сердца требует обязательного обращения к врачу для диагностики и назначения соответствующего лечения. Для диагностики может потребоваться проведение электрокардиограммы (ЭКГ), физического нагрузочного тестирования, УЗИ сердца и других исследований.
Лечение одышки при ишемической болезни сердца включает устранение основной причины заболевания — недостаточного кровоснабжения сердца. Для этого может быть назначено лекарственное лечение, а также рекомендации по изменению образа жизни пациента.
Также пациентам могут быть назначены медикаментозные препараты для снятия одышки и облегчения работы сердца, такие как бета-блокаторы или нитраты.
В некоторых случаях, когда медикаментозное лечение не приносит должного эффекта, может потребоваться проведение инвазивных методов лечения, таких как рассечение коронарных артерий или стентирование.
У каждого пациента ишемической болезни сердца может быть индивидуальный подход к лечению одышки, поэтому важно проконсультироваться с квалифицированным врачом для определения оптимальной тактики лечения ишемической болезни сердца и сопутствующей одышки.
Слабость и усталость
Одним из основных симптомов ишемической болезни сердца являются слабость и усталость. Эти симптомы возникают из-за недостаточной подачи кислорода и питательных веществ к сердечной мышце из-за сужения коронарных артерий. Проявления слабости и усталости могут различаться у разных пациентов.
Слабость и утомляемость могут возникать после физической активности или даже при обычных повседневных действиях, таких как подъем по лестнице или небольшая прогулка. Усталость может быть ощущена даже в состоянии покоя, что часто приводит к снижению работоспособности и неспособности выполнять ранее привычные задачи.
Кроме того, слабость и усталость могут сопровождаться следующими симптомами:
- Ощущение одышки или задышки;
- Быстрая утомляемость сердца;
- Боль или дискомфорт в груди;
- Потеря сил и энергии;
- Снижение аппетита;
- Снижение концентрации и памяти;
- Расстройства сна;
- Депрессия и раздражительность.
Если у вас имеются описанные симптомы или другие проявления необычной слабости и утомляемости, необходимо обратиться к врачу для проведения диагностики и определения причины этих симптомов. Вовремя начатое лечение поможет предотвратить прогрессирование ишемической болезни сердца и улучшить качество жизни.
Диагностика ИБС
Диагностика ишемической болезни сердца (ИБС) включает в себя ряд методов и процедур, которые позволяют выявить наличие и степень поражения сердечной мышцы из-за недостаточности поступления кислорода.
Основными методами диагностики ИБС являются:
- Анамнез и физическое обследование пациента;
- Электрокардиография (ЭКГ);
- Стресс-тестирование;
- Эхокардиография;
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ);
- Коронарография.
Анамнез и физическое обследование позволяют врачу собрать информацию о жалобах пациента, предшествующих заболеваниях, факторах риска и осмотреть сердечно-сосудистую систему.
ЭКГ является основным методом при диагностике ИБС. Он позволяет оценить электрическую активность сердца и выявить аномалии, которые связаны с поражением сердечной мышцы.
Стресс-тестирование проводится с целью выявления нарушений в работе сердца при физической нагрузке. С помощью нагрузочных препаратов или физических упражнений пациенту вызывают повышение сердечной активности, что позволяет выявить потенциально опасные состояния.
Эхокардиография используется для изучения анатомии и функции сердца, позволяет определить нарушения в работе сердечных клапанов и оценить функцию сердечной мышцы.
КТ и МРТ могут быть использованы для дополнительного изучения состояния сердечно-сосудистой системы. Они дают детальное представление о структуре и функционировании сердца.
Коронарография является «золотым стандартом» диагностики ИБС. При этом методе врачи вводят рентгеноконтрастное вещество в кровеносные сосуды сердца с целью определения узких или затрудненных участков.
| Метод | Описание |
|---|---|
| Анамнез и физическое обследование | Сбор информации о жалобах пациента и осмотр сердечно-сосудистой системы |
| ЭКГ | Оценка электрической активности сердца |
| Стресс-тестирование | Выявление нарушений при физической нагрузке |
| Эхокардиография | Изучение анатомии и функции сердца |
| КТ и МРТ | Дополнительное исследование состояния сердца |
| Коронарография | Введение рентгеноконтрастного вещества для определения узких участков сосудов |
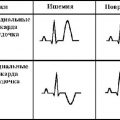
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) является одним из основных методов диагностики ишемической болезни сердца (ИБС). Она позволяет оценить электрическую активность сердца и выявить нарушения в его работе.
Проведение ЭКГ осуществляется с помощью специальной аппаратуры, называемой электрокардиографом. Аппарат регистрирует электрические колебания, возникающие в результате работы сердца, и отображает их в виде графической записи.
ЭКГ позволяет выявить следующие характерные изменения при ИБС:
- Увеличение или уменьшение продолжительности интервалов на ЭКГ.
- Повышение или понижение ЭКГ-зубцов и сегментов.
- Появление аритмий (неправильных ритмов сердца).
Кроме того, ЭКГ может указывать на местоположение пораженной области сердца, что помогает в выборе оптимальной стратегии лечения.
Исследование проводится в покое, на специальной кушетке. Пациентам необходимо снять верхнюю одежду и лежать спокойно в течение нескольких минут. На грудь и конечности наклеиваются электроды, которые позволяют регистрировать электрическую активность сердца.
Интерпретацию ЭКГ-результатов проводит врач-кардиолог, который оценивает все характеристики электрической активности сердца и делает заключение о наличии или отсутствии ИБС.
Важно понимать, что хотя ЭКГ является важным методом диагностики ИБС, она не всегда способна выявить некоторые формы заболевания. В таких случаях могут потребоваться дополнительные исследования, например, стресс-тестирование или эхокардиография.
Стресс-тестирование
Стресс-тестирование – это метод исследования функциональной активности сердечно-сосудистой системы в условиях повышенной нагрузки. Он позволяет оценить реакцию сердца на физическую активность и выявить возможные нарушения его работы.
Основная цель стресс-тестирования – диагностика ишемии сердца, то есть нарушения кровоснабжения сердечной мышцы. Этот метод позволяет выявить стенокардию – заболевание, при котором кровь слабее поступает в сердце, что вызывает сильную боль в груди, а иногда даже и останавливает его работу.
Процедура стресс-тестирования проводится на электрокардиографе (ЭКГ). Пациенту предлагается выполнить физическую нагрузку на беговой дорожке или велоэргометре. Важно отметить, что ходьба или бег необходимо выполнять до выраженного чувства усталости, однако врач должен постоянно контролировать состояние пациента и прервать тестирование при появлении симптомов недостаточности кровоснабжения сердца.
Во время стресс-тестирования на ЭКГ регистрируются следующие показатели:
- Электрическая активность сердца (показатели сегментов ST и T);
- Частота сердечных сокращений (пульс);
- Артериальное давление.
Врач анализирует полученные данные и оценивает величину изменений во время физической нагрузки. Наличие и характер этих изменений помогают в диагностике ишемии сердца и определении степени ее выраженности.
Стресс-тестирование может быть использовано как первичный этап диагностики ИБС, а также для оценки эффективности лечения и контроля за его эффективностью.
Стресс-тестирование является относительно безопасной и недорогой процедурой, во время которой происходит оценка работы сердечно-сосудистой системы. Однако перед его проведением желательно проконсультироваться со специалистом и пройти предварительный медицинский осмотр.
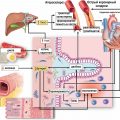
Коронарография
Коронарография или ангиография сердечных сосудов — это метод исследования, используемый для визуализации состояния коронарных артерий, которые обеспечивают кровоснабжение сердца.
Основная цель коронарографии заключается в выявлении узкого или затрудненного прохождения крови через коронарные артерии, что может быть вызвано атеросклерозом или другими патологиями. Это исследование позволяет точно определить степень сужения и место образования тромба в сосудах сердца.
Коронарография проводится под местным обезболиванием. Через тонкую катетеризированную трубку, которая вводится через пункцию в плечевую или паховую артерию, вводится специальное контрастное вещество. Затем при помощи рентгеновского аппарата получаются серия снимков, которые обеспечивают визуализацию коронарных артерий.
Полученные результаты коронарографии позволяют определить наличие и место затруднения кровоснабжения сердца. На основе этих данных врач может принять решение о необходимости лечения, такого как стентирование или шунтирование.
Преимущества коронарографии:
- Позволяет точно определить степень и место затруднения прохождения крови через коронарные артерии;
- Обеспечивает визуализацию состояния сосудов сердца;
- Позволяет оценить эффективность проведенного лечения и корректировать его, если необходимо;
- Может быть использована для диагностики других поражений сердца, таких как аневризмы, дефекты кардиальных клапанов и др.
Осложнения после коронарографии:
- Кровотечение или гематома в области пункции;
- Развитие аллергической реакции на контрастное вещество;
- Повреждение сосудов, возникшие в результате введения катетера;
- Развитие инфекции в месте пункции;
- Редкие осложнения, такие как инфаркт миокарда, инсульт или аритмия.
В целом, коронарография является безопасной и эффективной процедурой для диагностики и лечения ишемической болезни сердца и других поражений сердечно-сосудистой системы. Однако, как и при любом медицинском вмешательстве, возможны осложнения, поэтому необходимо тщательно обсудить план исследования с врачом-кардиологом.
Лечение ИБС
Лечение ишемической болезни сердца (ИБС) может быть направлено на устранение симптомов и улучшение качества жизни пациента, а также на предотвращение осложнений и прогрессирование заболевания.
Основными методами лечения ИБС являются:
- Лекарственная терапия
- Изменение образа жизни и диета
- Хирургическое вмешательство
Лекарственная терапия
Лекарственная терапия ИБС направлена на снижение симптомов и предотвращение развития осложнений. Врач может назначить следующие группы препаратов:
- Нитраты для расширения сосудов и снижения нагрузки на сердце
- Бета-блокаторы для снижения частоты сердечных сокращений и улучшения кровоснабжения сердца
- Антикоагулянты для предотвращения образования тромбов в сосудах
- Антиагреганты для улучшения реологических свойств крови и предотвращения образования тромбов
Изменение образа жизни и диета
Для пациентов с ИБС очень важно вести здоровый образ жизни и соблюдать специальную диету. Рекомендуется:
- Бросить курить, так как никотин вреден для сердца и сосудов
- Умеренно заниматься физическими упражнениями, под контролем врача
- Следовать диете с ограничением жирных, соленых и обжаренных продуктов
- Употреблять больше овощей, фруктов, рыбы, молочных продуктов
Хирургическое вмешательство
В некоторых случаях, когда лекарственная терапия и изменение образа жизни не дают должного эффекта, может потребоваться хирургическое лечение ИБС. Наиболее распространенной процедурой является коронарное шунтирование, при котором создаются обходные пути для крови вокруг заболевшего участка артерии сердца. Также может быть проведена ангиопластика или стентирование для расширения суженных сосудов.
При назначении лечения врач учитывает степень развития ИБС, наличие осложнений, общую физическую подготовку пациента и другие индивидуальные особенности. Важно следовать всем рекомендациям врача и проходить регулярные обследования для контроля состояния сердца. Только комплексный подход к лечению и контролю ИБС позволит достичь наилучших результатов и предотвратить прогрессирование заболевания.
Лекарственная терапия
Лекарственная терапия является одним из основных методов лечения ишемической болезни сердца ИБС. Целью лекарственной терапии является снижение симптомов, предотвращение прогрессирования заболевания и улучшение качества жизни пациента.
Основные группы препаратов, используемых при лечении ИБС:
- Нитраты — снижают нагрузку на сердце и улучшают приток кислорода к сердечной мышце. Нитраты могут применяться в виде таблеток или аэрозолей для облегчения приступов стенокардии.
- Бета-адреноблокаторы — снижают частоту сердечных сокращений, уменьшают давление внутри сосудов и снижают нагрузку на сердце. Бета-адреноблокаторы могут применяться для предотвращения приступов стенокардии и повышения переносимости физической нагрузки.
- Антитромбоцитарные препараты — предотвращают образование тромбов в сосудах, улучшают приток кислорода к сердцу. Наиболее часто используются ацетилсалициловая кислота и клопидогрел.
- Статины — снижают уровень холестерина в крови, что позволяет замедлить развитие атеросклероза и уменьшить риск образования тромбов.
Помимо этих основных групп препаратов, индивидуальная схема лекарственной терапии может включать другие медикаменты в зависимости от особенностей пациента и степени тяжести заболевания.
Лекарственная терапия ИБС должна проводиться под наблюдением врача, который определит необходимые препараты и их дозировку в каждом конкретном случае.
Ангиопластика
Ангиопластика — это метод лечения ишемической болезни сердца (ИБС), при котором восстанавливается нормальное кровоснабжение сердечной мышцы. Эта процедура проводится с помощью специального устройства, называемого ангиопластическим баллоном.
Процедура ангиопластики выполняется в хирургическом кабинете под местным обезболиванием. Врач вводит тонкую гибкую трубку, называемую катетером, через маленький разрез в паховой области или запястье пациента. Катетер затем продвигается к сердцу и артериям, которые нужно расширить.
Когда катетер достигает цели, на его конце надевается ангиопластический баллон. Врач внутривенно вводит контрастное вещество, чтобы наблюдать процесс на рентгеновских снимках и убедиться, что баллон расположен правильно. Затем баллон раздувается, чтобы расширить артерию и устранить узкое место. Размер баллона и давление его надувания определяются врачом.
После выполнения ангиопластики пациенту могут назначить лекарства, чтобы предотвратить образование сгустков крови и сократить риск повторного сужения артерий.
Ангиопластика является менее инвазивной и более безопасной процедурой по сравнению с открытой хирургией на сердце. Кроме того, она не требует длительного времени восстановления и позволяет пациентам быстро вернуться к нормальной жизни.
Однако, ангиопластика не подходит для всех пациентов с ИБС. Иногда открытая хирургия все же может быть необходима, особенно при сильно выраженных поражениях артерий и наличии нескольких сужений.
После ангиопластики важно проводить регулярные обследования и следить за состоянием сердца. Возможно, потребуется изменение образа жизни, включая правильное питание, физическую активность и прекращение курения.
Вопрос-ответ:
Какие симптомы и признаки сопутствуют ишемической болезни сердца?
Симптомы и признаки ишемической болезни сердца могут включать: жжение или давление в груди, ощущение удушья, одышка, слабость, усталость, сердцебиение, боль в шее, челюсти, руках, спине, тошноту, головокружение, потливость. Также могут проявляться симптомы, которые можно наблюдать или измерять, такие как изменения в ЭКГ, повышение уровня креатинфосфокиназы (КФК) или тропонина в крови.
Как диагностируется ишемическая болезнь сердца?
Диагностика ишемической болезни сердца может включать различные методы и тесты, такие как ЭКГ, нагрузочные тесты, эхокардиографию, ангиографию, коронароангиографию, МРТ и КТ сердца. Врач также может обратить внимание на симптомы, медицинскую историю пациента и его факторы риска, чтобы поставить правильный диагноз.
Как проводится лечение ишемической болезни сердца?
Лечение ишемической болезни сердца может включать изменение образа жизни, такие как здоровое питание, физическая активность, бросок курения, контроль веса и стресса. Врач также может назначить лекарства, которые помогут снизить симптомы и улучшить кровообращение. В некоторых случаях может потребоваться вмешательство хирурга, например, ангиопластика или шунтирование.
Какие факторы риска увеличивают вероятность развития ишемической болезни сердца?
Факторы риска, которые могут увеличить вероятность развития ишемической болезни сердца, включают курение, высокое кровяное давление, высокий уровень холестерина, сахарный диабет, ожирение, малоподвижный образ жизни, наследственность, возраст (особенно после 45 лет для мужчин и после 55 лет для женщин), пол (мужчины имеют более высокий риск), рассовую принадлежность (афроамериканцы, индейцы и мексиканцы испанского происхождения имеют более высокий уровень риска).