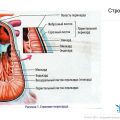
Стресс и переживания могут оказывать серьезное воздействие на наше сердце и общее здоровье. Когда мы переживаем, наше тело переходит в режим борьбы или бегства, и это включает ускорение сердечного ритма, повышение артериального давления и изменение уровня гормонов.
Постоянное воздействие стресса может привести к различным проблемам со здоровьем. Одна из них — боли в сердце, которые могут проявляться как чувство тяжести, сжатия или жжения в области груди. Но не всегда это является причиной серьезных проблем, в некоторых случаях это результат переживаний и нервного напряжения.
Если у вас возникла боль в сердце из-за стресса, важно обратить внимание на свое эмоциональное состояние и научиться расслабляться. Регулярные физические упражнения, глубокое дыхание, медитация и позитивное мышление могут помочь справиться со стрессом и уменьшить нагрузку на сердце.
Важно также уделить внимание своему образу жизни, в том числе правильному питанию, полноценному сну и отсутствию вредных привычек. И, конечно же, не стоит забывать о своем эмоциональном благополучии — общайтесь с близкими, ищите хобби, учитеся управлять своими эмоциями и стремитесь к позитивным изменениям в своей жизни.
Сердце болит — что делать? Узнайте причины и способы справиться!
Сердце является одним из самых важных органов в нашем организме. Когда мы испытываем стресс или переживания, наше сердце может начать болеть и вызывать неприятные ощущения. Чтобы понять, что делать в такой ситуации, важно разобраться в причинах и найти способы справиться с этим состоянием.
Причины болей в сердце из-за стресса и переживаний:
- Эмоциональный стресс. Переживания, тревога, депрессия и другие эмоциональные состояния могут оказывать негативное воздействие на сердце и вызывать болевые ощущения.
- Физический стресс. Интенсивные физические нагрузки, например, при занятиях спортом, могут приводить к неприятным ощущениям в области сердца.
- Высокий уровень адреналина. Сильные переживания и стресс могут привести к повышенному выделению адреналина, что может оказывать негативное воздействие на сердце и вызывать боли.
Способы справиться с болями в сердце при стрессе и переживаниях:
- Устранение источника стресса. Попробуйте идентифицировать и устранить источник стресса или переживаний. Это может быть связано с изменением образа жизни, работы или отношений.
- Релаксация и дыхательные упражнения. Практикуйте методы релаксации, такие как медитация, йога или глубокое дыхание. Эти методы помогут снизить уровень стресса и улучшить кровообращение.
- Физическая активность. Регулярные физические упражнения помогут снизить уровень стресса и укрепить сердечно-сосудистую систему. Начните с простых упражнений, например, прогулок на свежем воздухе или занятий йогой.
- Правильное питание. Сбалансированное питание с пониженным содержанием жиров и сахара поможет укрепить сердце и облегчить болевые ощущения.
- Посещение врача. Если боли в сердце не проходят или возникают регулярно, обязательно обратитесь к врачу для профессиональной консультации и диагностики.
Боль в сердце может быть признаком серьезного состояния и требовать медицинской помощи. Не игнорируйте эти симптомы и принимайте меры, чтобы справиться с причинами и улучшить свое самочувствие.
Влияние стресса и переживаний на сердце
Стресс и переживания оказывают серьезное влияние на сердце и сосуды, и могут привести к развитию различных сердечно-сосудистых заболеваний.
Во время стресса организм вырабатывает больше адреналина и кортизола, что может привести к повышению артериального давления и сердечной частоты. Длительные эпизоды стресса могут приводить к постоянному повышению давления, а это, в свою очередь, может привести к развитию артериальной гипертонии и сердечной недостаточности.
Переживания, особенно длительные и интенсивные, также могут негативно влиять на сердце. При сильном эмоциональном стрессе можно наблюдать сердечные аритмии, такие как тахикардия и фибрилляция предсердий. Кроме того, длительный стресс может способствовать развитию атеросклероза и образованию тромбов в сосудах сердца.
Стресс также может побуждать к неправильному питанию и увеличению потребления алкоголя и никотина, что является факторами риска развития сердечно-сосудистых заболеваний.
Для предотвращения негативного влияния стресса и переживаний на сердце, рекомендуется вести здоровый образ жизни, заниматься физической активностью, правильно питаться, избегать курения и употребления алкоголя. Кроме того, важно научиться эффективно справляться со стрессом и развивать позитивное мышление.
Также регулярное посещение врача поможет своевременно выявить и контролировать возможные сердечно-сосудистые проблемы, связанные со стрессом. Профессиональная помощь психолога или психотерапевта может быть полезной при поиске способов эффективного управления стрессом и переживаниями.
Стресс:
Стресс — это реакция организма на внешнее или внутреннее воздействие, которое воспринимается им как угроза или вызывающее тревогу. Стресс может возникать из-за различных ситуаций и проблем в жизни, таких как конфликты, неудачи, физическое или эмоциональное перенапряжение, нестабильность и т.д.
Стресс может оказывать негативное воздействие на организм и приводить к различным проблемам со здоровьем, в том числе и к болям в сердце. Постоянное переживание и накопление стресса может вызывать сердечно-сосудистые заболевания, такие как артериальная гипертензия, ишемическая болезнь сердца, гипертоническая болезнь и другие.
Для того чтобы снизить уровень стресса и предотвратить его негативное влияние на сердце, следует принимать меры по его управлению. Вот некоторые рекомендации:
- Научитесь расслабляться: посвятите время для отдыха и релаксации, практикуйте медитацию, йогу или другие техники управления стрессом.
- Поддерживайте здоровый образ жизни: следите за правильным питанием, ведите активный образ жизни, занимайтесь спортом и укрепляйте своё здоровье.
- Общайтесь с близкими: поделитесь своими чувствами и проблемами с теми, кому доверяете, может быть полезно получить поддержку и помощь.
- Организуйте своё время: планируйте свои дела, устанавливайте приоритеты, избегайте перегрузок и стремитесь к балансу между работой и отдыхом.
- Избегайте негативных воздействий: снижайте контакт с людьми, которые могут вызывать у вас стресс или негативные эмоции, избегайте стрессовых ситуаций, если это возможно.
Важно помнить, что каждый человек индивидуален, и то, что работает для одного человека, может не сработать для другого. Поэтому экспериментируйте и находите свои методы управления стрессом, которые помогут вам сохранять хорошее здоровье и благополучие.
Переживания:
Переживания — это эмоциональные состояния, которые возникают в ответ на стрессовые ситуации или сильные эмоциональные воздействия. Они могут быть связаны с различными событиями, такими как конфликты, потеря близкого человека, финансовые проблемы, проблемы в отношениях и т.д.
Переживания могут проявляться как физические симптомы (болезненные ощущения в области сердца, покалывание, давление и дискомфорт), так и психологические проявления (тревога, беспокойство, печаль, раздражительность).
Сильные переживания, особенно в течение продолжительного периода времени, могут негативно сказываться на здоровье человека, особенно на сердечно-сосудистую систему. Повышенный уровень стресса и переживаний может увеличить риск развития сердечно-сосудистых заболеваний, таких как гипертония, инфаркт миокарда и других сердечных недугов.
Для снижения уровня переживаний и справления со стрессом рекомендуется применять следующие стратегии:
- Регулярное физическое упражнение — физическая активность способствует выработке эндорфинов — гормонов радости, которые снижают уровень стресса и улучшают настроение.
- Релаксация и медитация — регулярные сеансы релаксации и медитации помогают снять напряжение и успокоить ум.
- Постепенное управление факторами стресса — избегание ситуаций, которые могут вызвать стресс, и постепенное освоение техник управления стрессом, таких как планирование, делегирование и установление границ, помогут снизить уровень переживаний.
- Поддержка социальной сети — общение с друзьями, близкими людьми или профессионалами может помочь вам выговориться и получить эмоциональную поддержку.
- Здоровый образ жизни — установка регулярного режима сна, правильное питание и отказ от вредных привычек помогут укрепить иммунитет и снизить уровень стресса.
В случае, если переживания становятся слишком сильными и длительными, рекомендуется обратиться за помощью к специалисту, такому как психолог или психотерапевт. Они помогут разобраться в ситуации, избавиться от негативных эмоций и научат эффективным стратегиям управления стрессом и переживаниями.
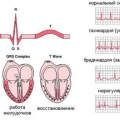
Симптомы боли в сердце
Боль в сердце может быть признаком различных проблем с сердечно-сосудистой системой. Симптомы боли в сердце могут быть как острыми, так и хроническими. Важно уметь их распознавать, чтобы своевременно обратиться за медицинской помощью.
Острая боль в сердце
Острая боль в сердце может быть признаком сердечного приступа. Она обычно характеризуется интенсивной, жгучей или давящей болезненностью, которая может излучаться в левую руку, шейку, подключичную область или челюсть. Часто сопровождается одышкой, повышением артериального давления, слабостью и потливостью.
Хроническая боль в сердце
Хроническая боль в сердце может быть связана с ангиной, т.е. недостаточным поступлением крови и кислорода в сердечную мышцу. Она обычно проявляется при физической нагрузке или стрессе и сопровождается ощущением давления в груди, жжением или дискомфортом. Уменьшается в состоянии покоя или после приема нитратных препаратов.
Сердечная боль также может быть связана с другими сердечными проблемами, такими как миокардит (воспаление сердечной мышцы), перикардит (воспаление сердечной оболочки) или аортальный дефект (дефект клапана аорты).
Если вы ощущаете боль в сердце, особенно если она сопровождается другими симптомами, такими как одышка, тошнота или потеря сознания, немедленно обратитесь за медицинской помощью.
Ощущение давления и тяжести:
Ощущение давления и тяжести в груди может быть одним из симптомов стресса и переживаний. Когда мы находимся в стрессовой ситуации или переживаем эмоциональное напряжение, наш организм реагирует на это повышенным выделением стрессовых гормонов, таких как адреналин и кортизол.
Эти гормоны могут вызывать сужение сосудов, увеличение сердечного ритма и повышение артериального давления. Вместе с этим мы можем ощутить давление и тяжесть в области сердца.
Кроме того, стресс может влиять на нашу дыхательную систему. Во время стресса мы обычно дышим быстрее и поверхностно, что может приводить к ощущению нехватки воздуха, дискомфорта в груди и ощущению давления.
Зачастую, ощущение давления и тяжести в груди, вызванное стрессом и переживаниями, является временным и проходит самостоятельно после устранения стрессовых факторов. Однако, если эти симптомы сохраняются или становятся более интенсивными, следует обратиться к врачу для проведения диагностики и уточнения причин этого состояния.
Боль в области груди:
Боль в области груди является одним из распространенных симптомов стресса и переживаний. Она может быть вызвана различными факторами, включая психологический дискомфорт, неправильное дыхание, нервное напряжение и мышечные спазмы.
Если у вас возникла боль в груди в результате стресса или переживаний, вам стоит обратить внимание на свое состояние и предпринять несколько простых действий:
- Признайте свое состояние – осознание и принятие своих эмоциональных переживаний является первым шагом к их преодолению. Понимание, что стресс является нормальной реакцией организма, поможет вам справиться с ним.
- Практикуйте глубокое дыхание – упражнения по глубокому дыханию помогают снять напряжение и сосредоточиться на себе. Постепенно вдыхая и выдыхая, вы улучшите кровообращение и снизите уровень стресса.
- Определите и устраните источник стресса – попытайтесь найти причину стресса и переживаний. Это может быть связано с рабочими проблемами, конфликтами в отношениях или личными трудностями. Поговорите с близкими людьми или специалистами, чтобы получить поддержку и помощь.
- Занимайтесь физическими упражнениями или практиками релаксации – физическая активность и релаксационные методы, например, йога или медитация, помогают снизить уровень стресса. Они способствуют расслаблению мышц и улучшению общего самочувствия.
- Избегайте избытка кофеина, алкоголя и никотина – эти вещества могут усиливать чувство тревоги и нервное напряжение. Постарайтесь снизить их потребление или полностью исключите из рациона.
Если боли в груди становятся интенсивными, длительными или сопровождаются другими симптомами, такими как одышка или сердцебиение, необходимо немедленно обратиться за медицинской помощью. Это может быть предупреждением серьезных состояний, таких как сердечный приступ или ангина.
Не забывайте, что стресс может оказывать негативное влияние на ваше здоровье. Поэтому, если вы часто испытываете стресс и переживания, обратитесь за помощью к специалисту, чтобы разработать эффективные методы управления стрессом и поддержания психологического благополучия.
Затрудненное дыхание:
Затрудненное дыхание – это одно из симптомов стресса и переживаний, которое может возникать в различных ситуациях. Оно может проявляться в виде чувства нехватки воздуха, одышки, затрудненного вдоха или выдоха.
Причины затрудненного дыхания при стрессе и переживаниях:
- Активация симпатической нервной системы.
- Снижение диафрагмального дыхания.
- Сжатие грудной клетки и резкое увеличение мышечного напряжения.
- Увеличение частоты и глубины дыхания.
Что делать, если у вас возникло затрудненное дыхание во время стресса:
- Сделайте глубокий вдох через нос, задержите дыхание на пару секунд и медленно выдохните через рот.
- Расслабьтесь и сосредоточьтесь на своем дыхании. Примените техники релаксации, такие как глубокое дыхание, медитация или йога.
- Избегайте ситуаций, которые вызывают стресс и переживания. Если это невозможно, попробуйте научиться эффективным стратегиям управления стрессом.
- Обратитесь к специалистам, если затрудненное дыхание становится регулярным и причиняет дискомфорт.
Дополнительные советы:
- Поддерживайте здоровый образ жизни: правильное питание, регулярная физическая активность и достаточный отдых.
- Избегайте негативных воздействий, таких как курение и употребление алкоголя.
- Постепенно вводите релаксационные упражнения и привыкайте к ним.
- Практикуйте позитивное мышление и укрепляйте свою психологическую устойчивость.
- Обращайте внимание на свое дыхание в повседневной жизни, чтобы лучше ощущать свой физиологический и эмоциональный статус.
Затрудненное дыхание может быть временным состоянием, связанным со стрессом и переживаниями. Однако, если проблема становится хронической или сопровождается другими симптомами, важно обратиться к врачу для профессиональной помощи.
Возможные причины боли в сердце
Боль в сердце может быть вызвана различными причинами, которые включают:
- Стресс и эмоциональное перенапряжение: Сильные эмоции, депрессия и стресс могут вызывать болевые ощущения в области сердца.
- Физическое перенапряжение: Интенсивные физические упражнения или физические нагрузки могут временно вызывать боль в сердце.
- Кардиомиопатия: Это заболевание сердца, при котором мышцы сердца теряют свою способность насоса крови должным образом, что может вызывать боль или дискомфорт.
- Стенокардия: Боль в сердце, которая происходит из-за недостатка кровоснабжения сердца, обычно из-за стеноза артерий.
- Ишемическая болезнь сердца: Это состояние, при котором нарушается кровоснабжение сердечной мышцы из-за блокировки артерий, что может привести к болевым ощущениям.
- Проблемы с клапанами сердца: Некорректная работа или стеноз (сужение) клапанов сердца может вызывать болевые ощущения.
Боль в сердце всегда следует принимать во внимание и, в случае необходимости, обратиться к врачу для диагностики и лечения. Необходимо помнить, что самолечение может быть опасным и неэффективным.
Сосудистые проблемы:
Стресс и переживания могут негативно сказываться на состоянии сосудов и сердца. Постоянное напряжение и эмоциональное перенапряжение могут привести к развитию различных сосудистых проблем.
Артериальная гипертензия:
Стресс способствует повышению артериального давления, что может привести к развитию артериальной гипертензии. Постоянное повышенное давление на стенки сосудов увеличивает риск развития сердечно-сосудистых заболеваний.
Ишемическая болезнь сердца:
Эмоциональное перенапряжение и стресс могут вызвать сужение сосудов, что приводит к уменьшению поступления кислорода и питательных веществ к сердцу. Это может привести к развитию ишемической болезни сердца, которая характеризуется нарушением кровоснабжения сердечной мышцы.
Стенокардия:
Стресс и интенсивные переживания могут вызывать приступы стенокардии — острые боли в области сердца, которые возникают в результате недостаточного кровоснабжения сердечной мышцы.
Инсульт:
Постоянное напряжение и стресс способствуют повышению уровня гормонов стресса, таких как адреналин и кортизол, что может привести к повышенному сгустительности крови и образованию тромбов. Это увеличивает риск развития инсульта — нарушения кровотока в мозге.
Профилактика сосудистых проблем:
Для профилактики сосудистых проблем, связанных со стрессом, рекомендуется:
- Вести здоровый образ жизни: правильное питание, умеренная физическая активность.
- Избегать негативных факторов: курение, злоупотребление алкоголем, употребление больших количеств кофеина.
- Научиться справляться со стрессом: практиковать релаксацию, медитацию, заниматься спортом.
- В случае необходимости, проконсультироваться со специалистом и пройти обследование для выявления и оценки состояния сердца и сосудов.
Профилактика и своевременное лечение сосудистых проблем могут помочь снизить риск развития серьезных сердечно-сосудистых заболеваний и поддержать здоровье сердца и сосудов на оптимальном уровне.
Неврологические проблемы:
Стресс и переживания могут оказывать негативное воздействие на нервную систему и приводить к различным неврологическим проблемам.
- Головная боль: Частые стрессовые ситуации могут вызывать головные боли, включая мигрень и напряжение в области шеи и головы. Регулярное расслабление иедия простые практики успокоения могут помочь справиться с этими проблемами.
- Бессонница: Стресс может нарушить нормальный сон и привести к бессоннице. Регулярные режимы сна и отказ от использования гаджетов перед сном могут помочь нормализовать сон и улучшить его качество.
- Депрессия и тревога: Длительный стресс может вызвать депрессию и избыточную тревогу. Важно обратиться за помощью к психологу или психиатру, который поможет разобраться с проблемой и назначить необходимое лечение.
- Повышенное артериальное давление: Стресс может вызвать повышение артериального давления и повредить сердце. Регулярное физическое
упражнение и здоровое питание могут помочь снизить давление и улучшить общее состояние организма.
Если вы испытываете неврологические проблемы в связи со стрессом, важно не игнорировать их и обратиться к врачу или специалисту, чтобы получить необходимую помощь и рекомендации по лечению.
Вопрос-ответ:
Какие причины могут вызывать боль в сердце от стресса и переживаний?
Боль в сердце от стресса и переживаний может быть вызвана рядом факторов, включая повышенный уровень адреналина в крови, сокращение кровеносных сосудов и повышенное напряжение мышц сердца. Также, стресс может приводить к ухудшению кровообращения и усилению воспалительных процессов в сердце.
Какие симптомы могут сопровождать боль в сердце от стресса и переживаний?
Симптомы, которые могут сопровождать боль в сердце от стресса и переживаний, включают ощущение давления или сжатия в груди, онемение или покалывание в руках, шее или челюсти, одышку, головокружение, тошноту, повышенное потоотделение и повышенный пульс.
Что можно сделать, чтобы снять боль в сердце от стресса и переживаний?
Для снятия боли в сердце от стресса и переживаний можно использовать ряд методов и приемов. Важно обратить внимание на свое дыхание и проводить глубокие вдохи и выдохи, расслаблять мышцы тела, применять техники медитации или йоги, а также выполнять физические упражнения и заниматься спортом.
Какие препараты могут помочь снять боль в сердце от стресса и переживаний?
Для снятия боли в сердце от стресса и переживаний могут быть назначены препараты, включающие анальгетики, препараты для снижения адреналина, препараты для улучшения кровообращения, антидепрессанты и успокоительные средства. Однако, выбор конкретного препарата и его дозировка должны быть определены врачом.
Как можно предотвратить возникновение боли в сердце от стресса и переживаний?
Для предотвращения возникновения боли в сердце от стресса и переживаний важно следить за своим эмоциональным состоянием и стремиться к улучшению психологического благополучия. Для этого можно практиковать регулярные физические упражнения, избегать стрессовых ситуаций, улучшать качество сна, проводить время с близкими и заниматься хобби, которые приносят удовольствие.